LCU

- Bewährtes Schaftdesign1
- Intraoperative Flexibilität
- High-End-Materialien und -Beschichtung
Verfügbar in zwei zementfreien Schaftversionen (PoroLink oder mit HX-beschichteter Oberfläche) und als zementierter Schaft.
Für alle Versionen gibt es einheitliche Instrumentarien.
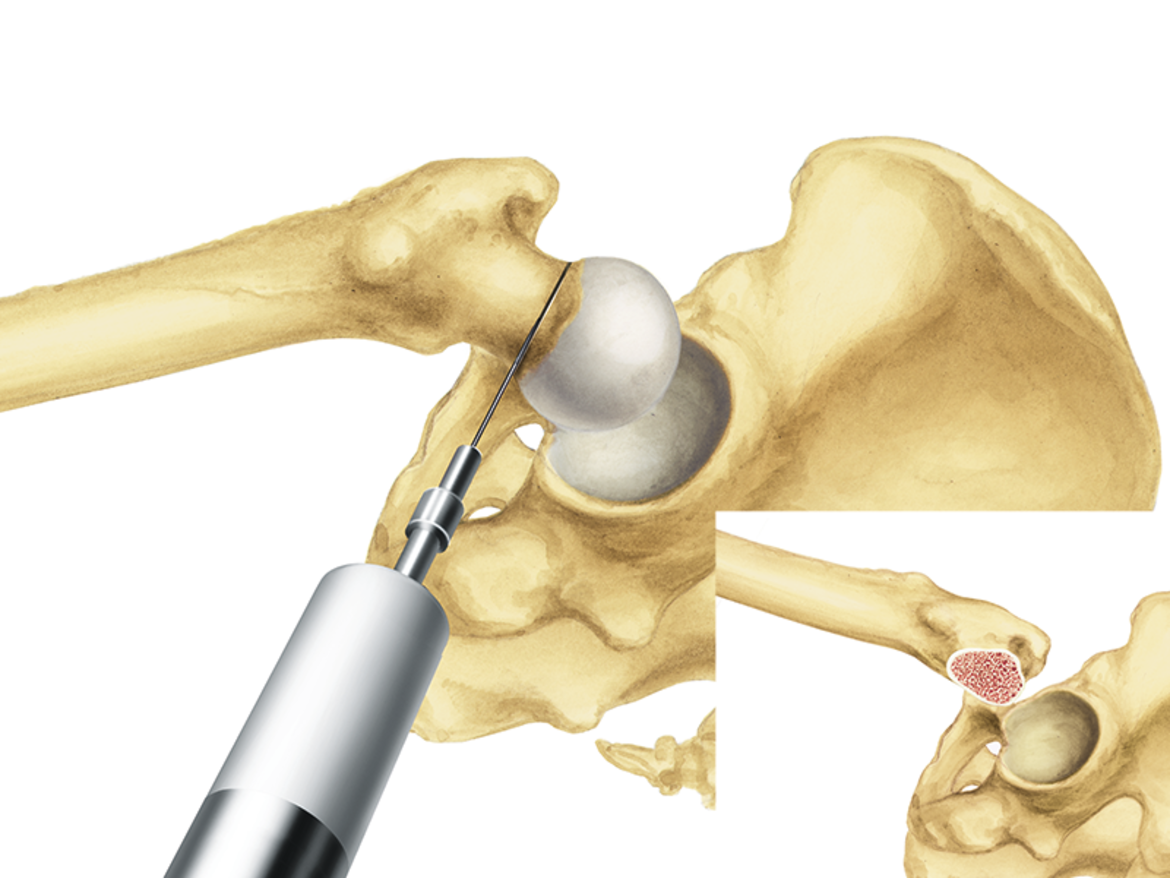
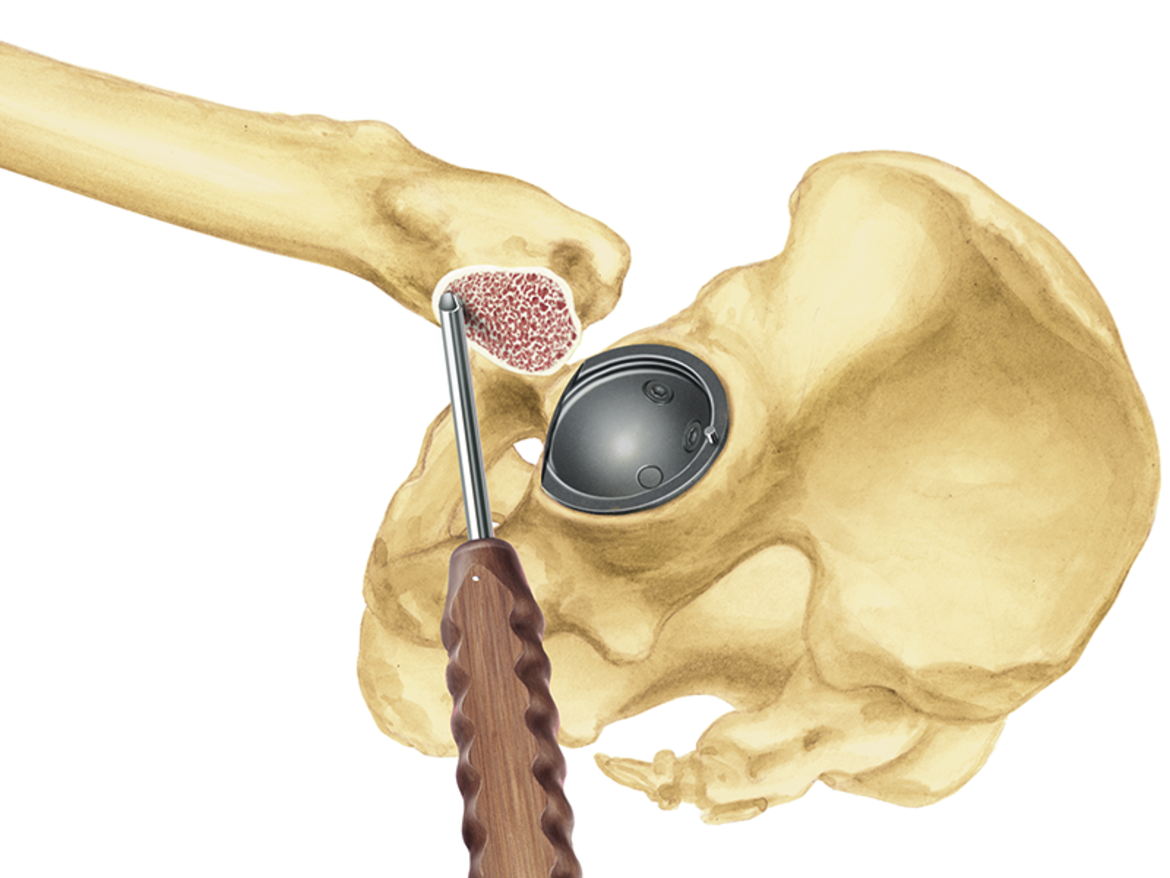
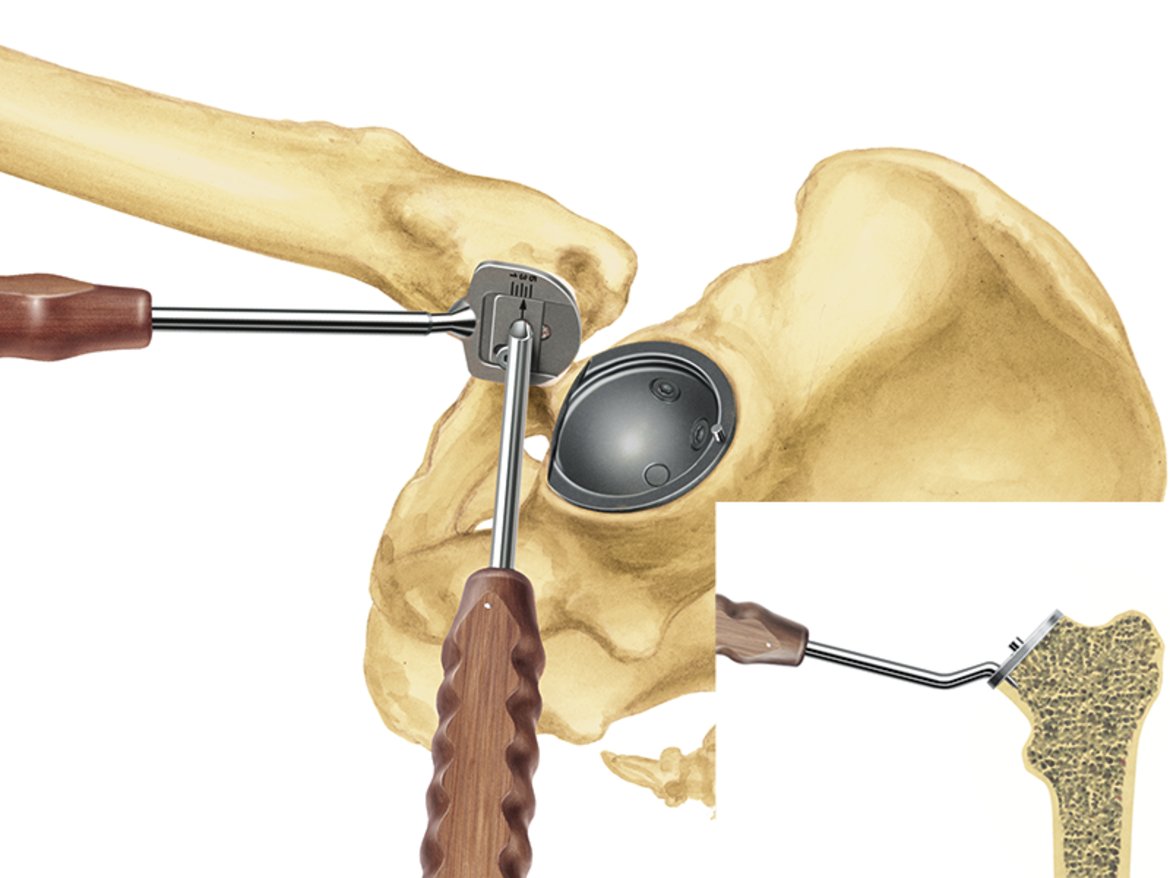
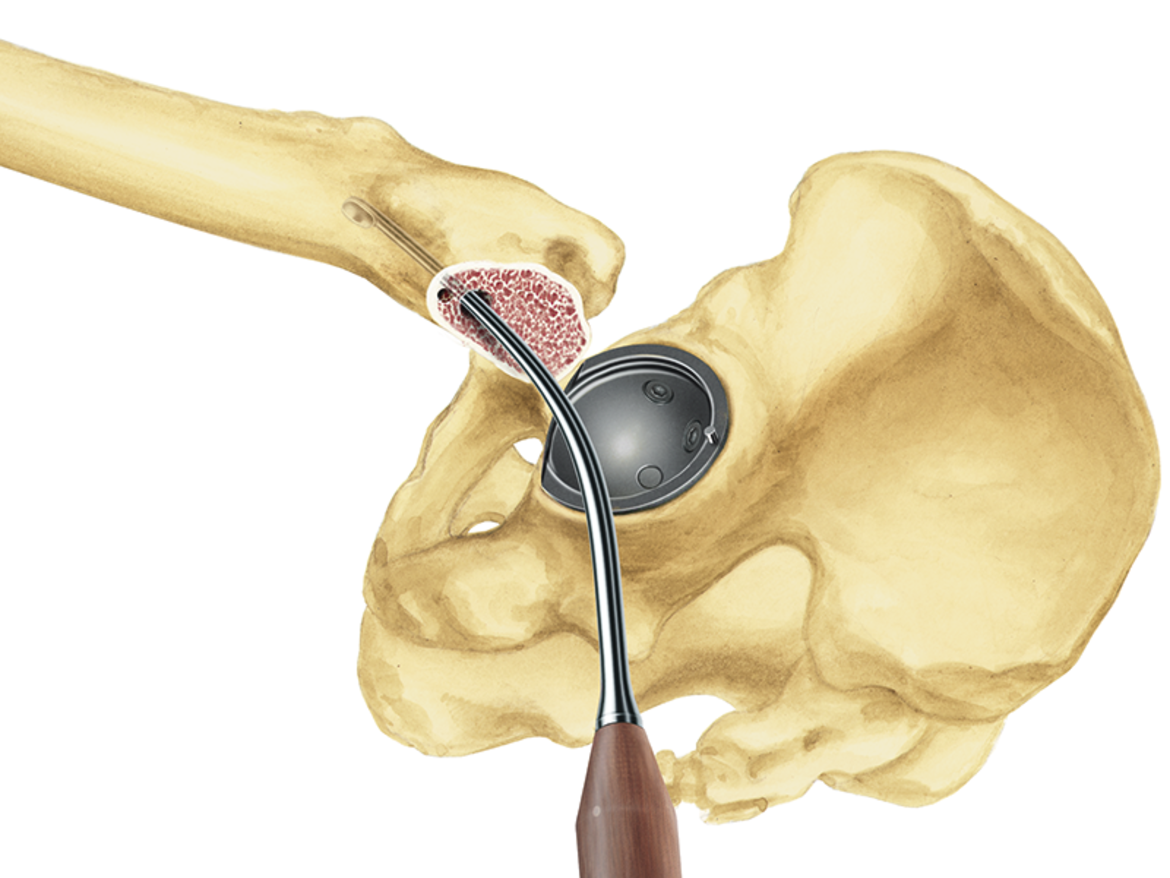
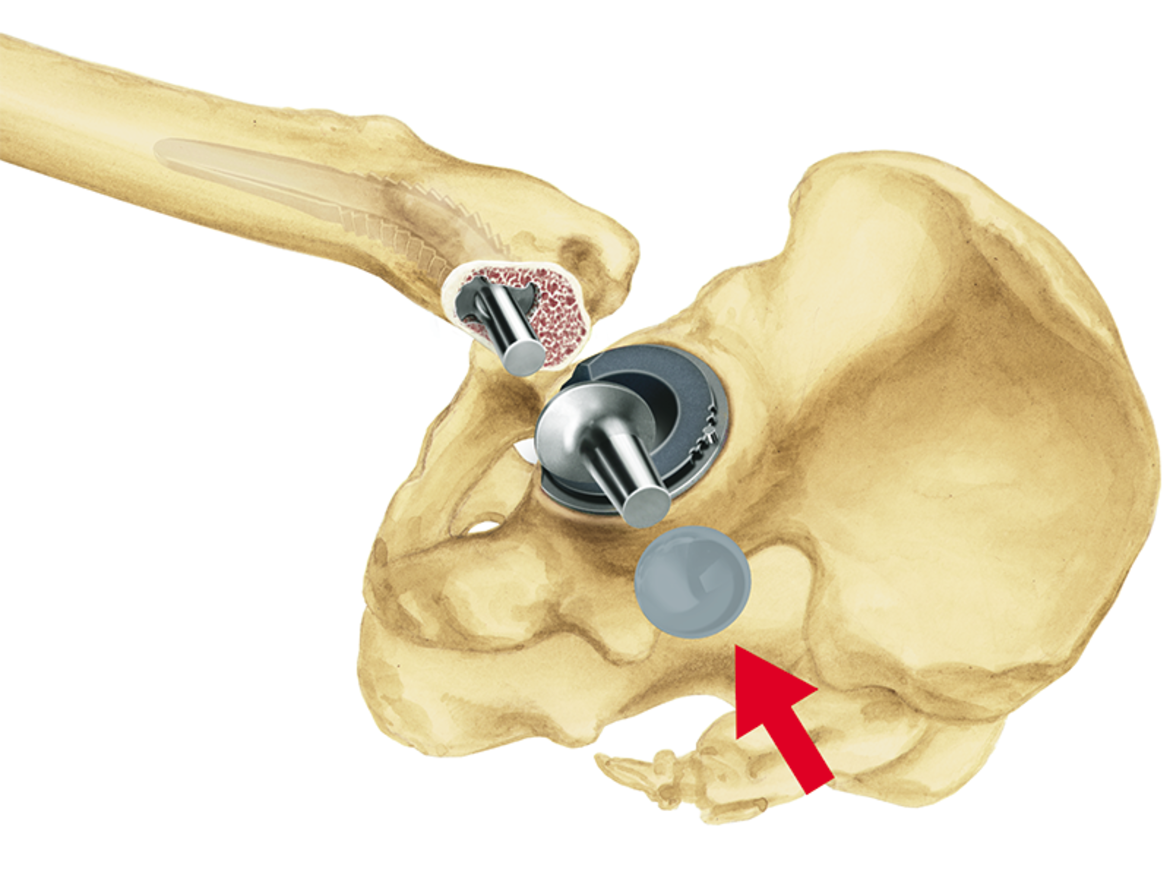
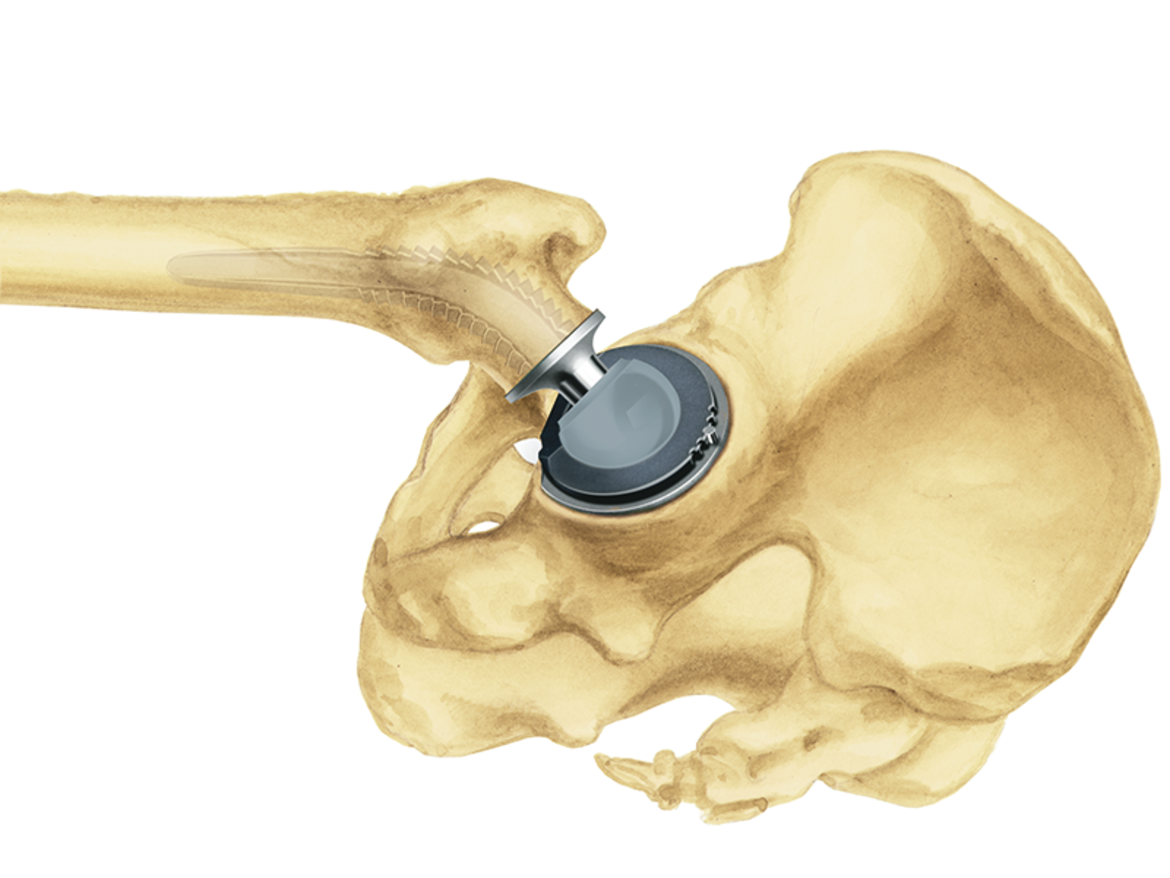
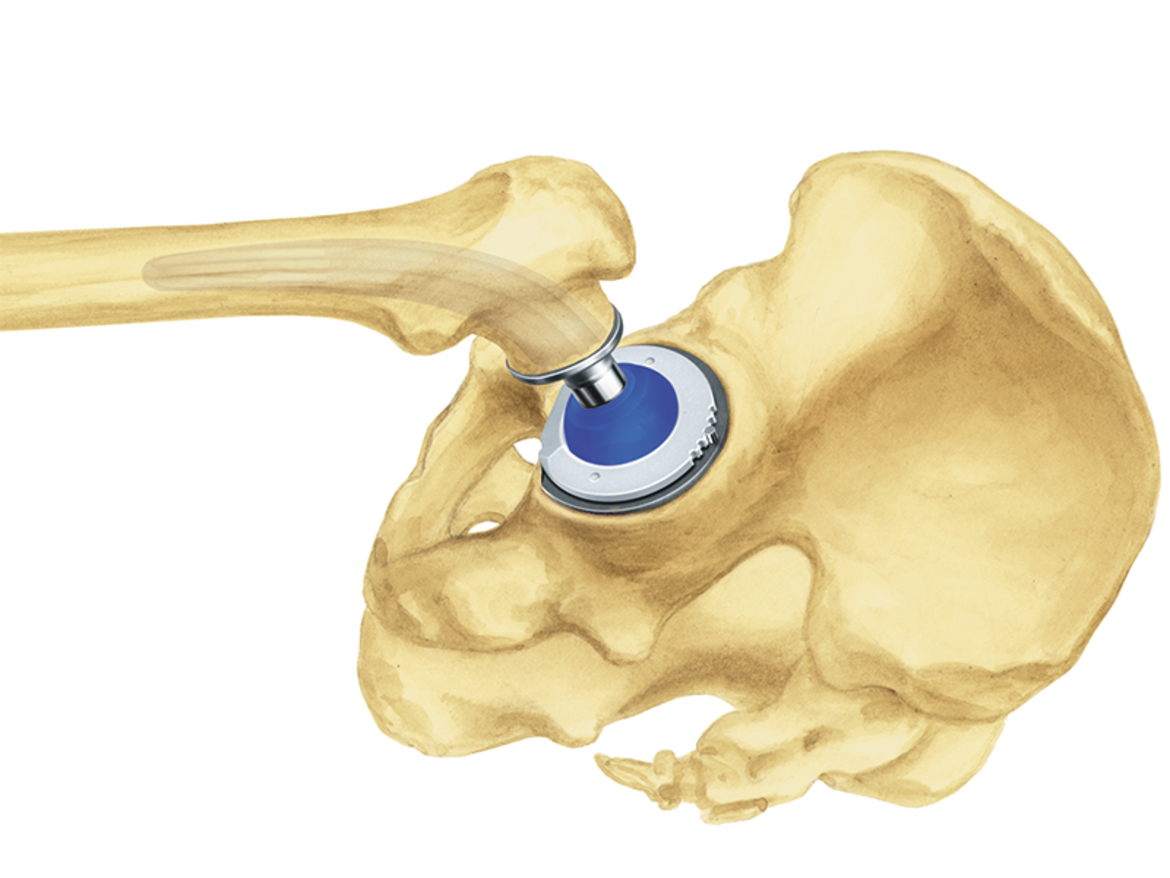
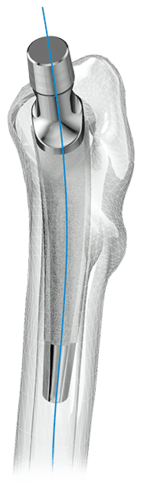
Das LCU Hüftsystem umfasst einen zementierten und einen zementfreien Hüftschaft. Die zementfreie Version ist mit HX-Beschichtung oder einer mikroporösen PoroLink-Oberfläche erhältlich. Alle Versionen folgen dem Konzept eines Geradschaftes mit abgeschrägter lateraler Schulter. Das Profil ist gerade mit rechteckigem Querschnitt.
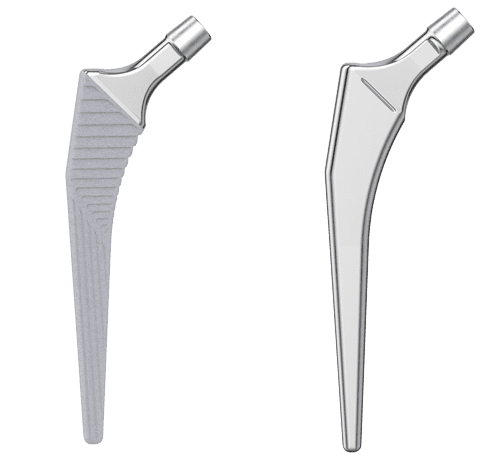
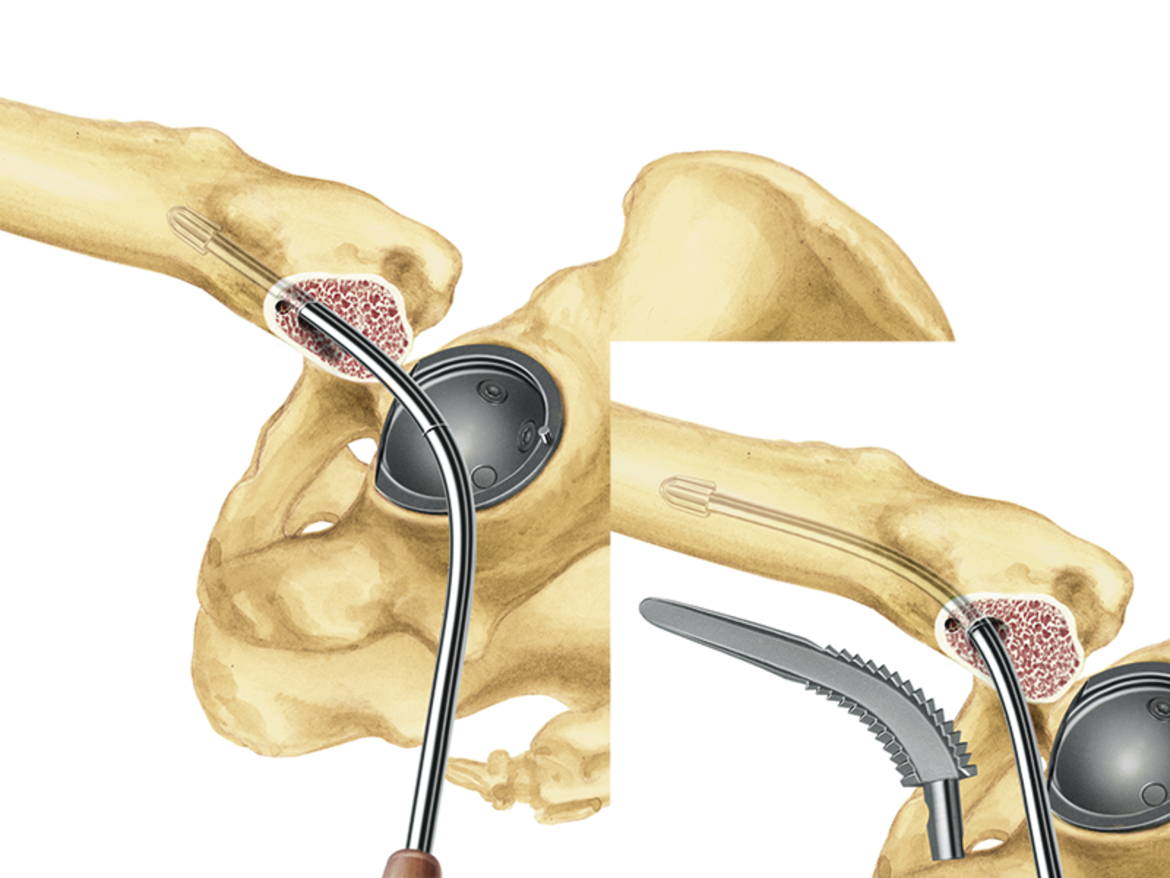
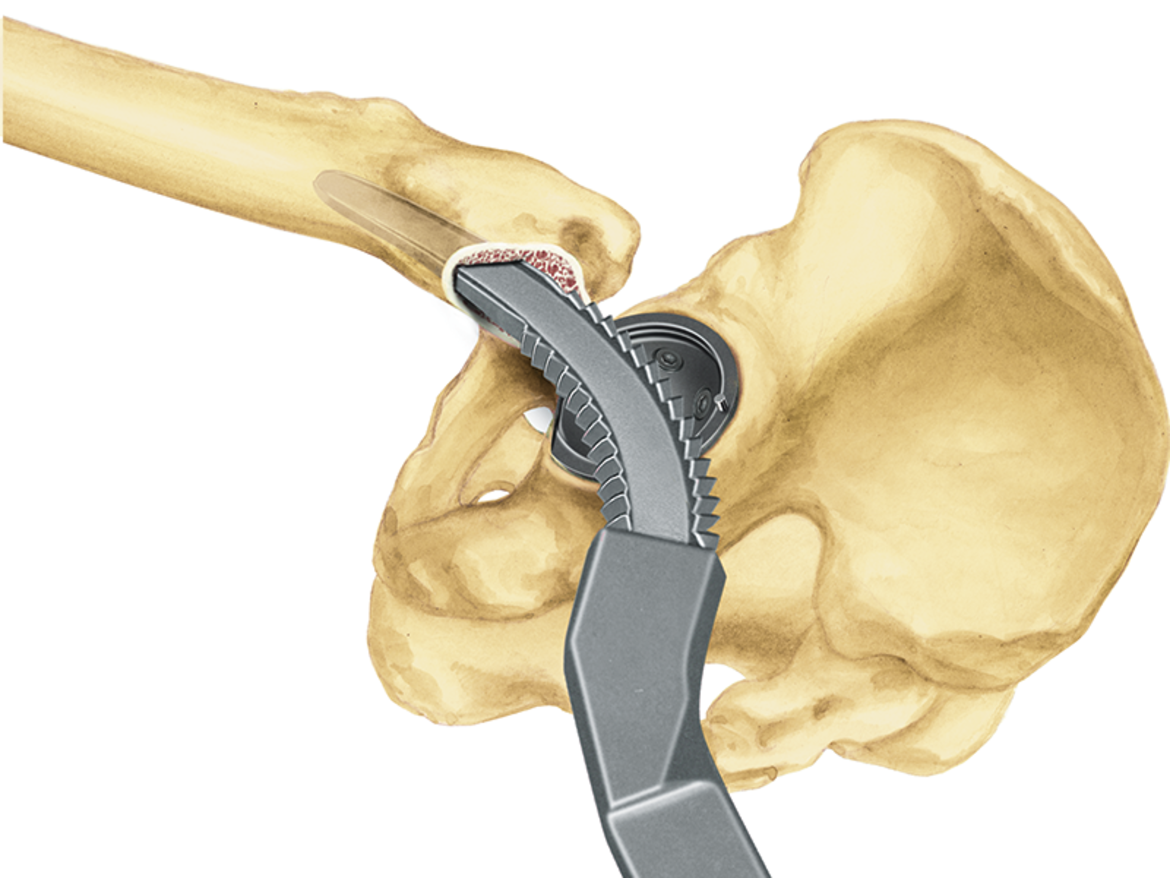
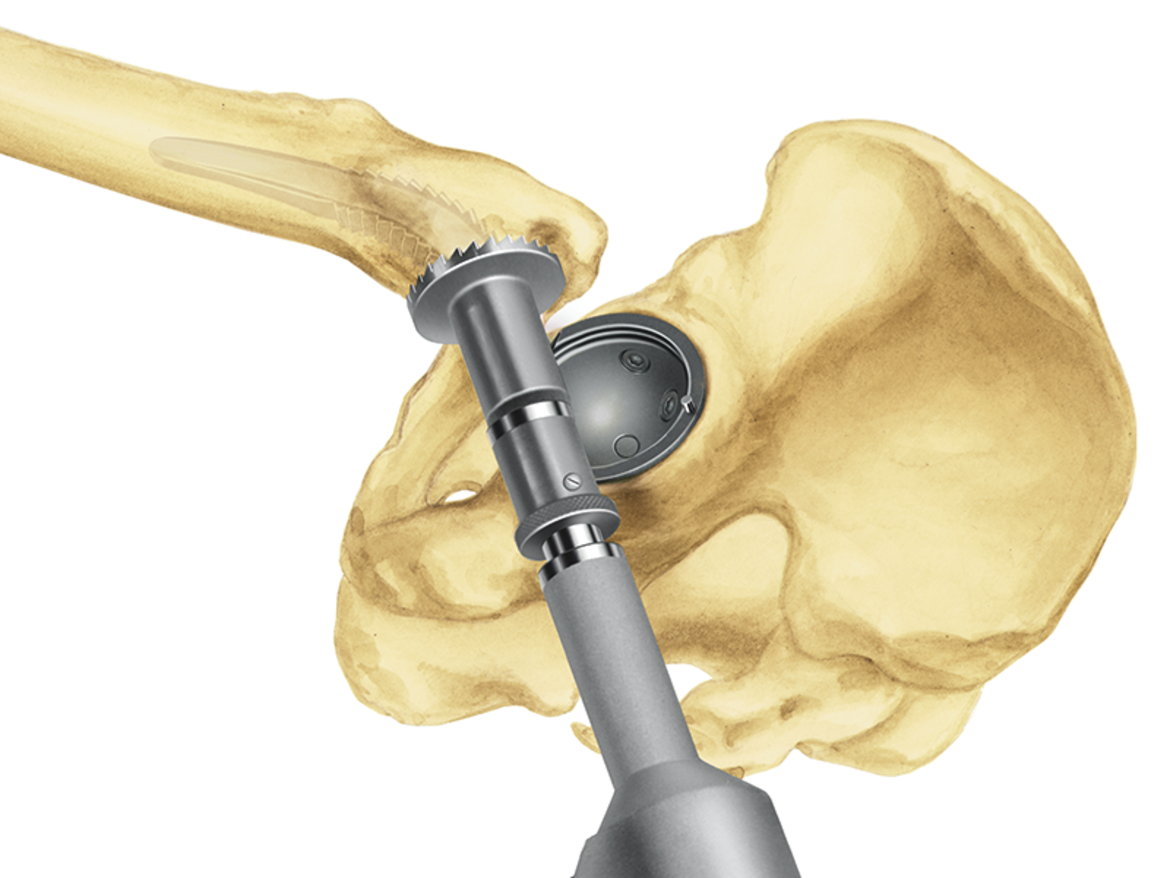
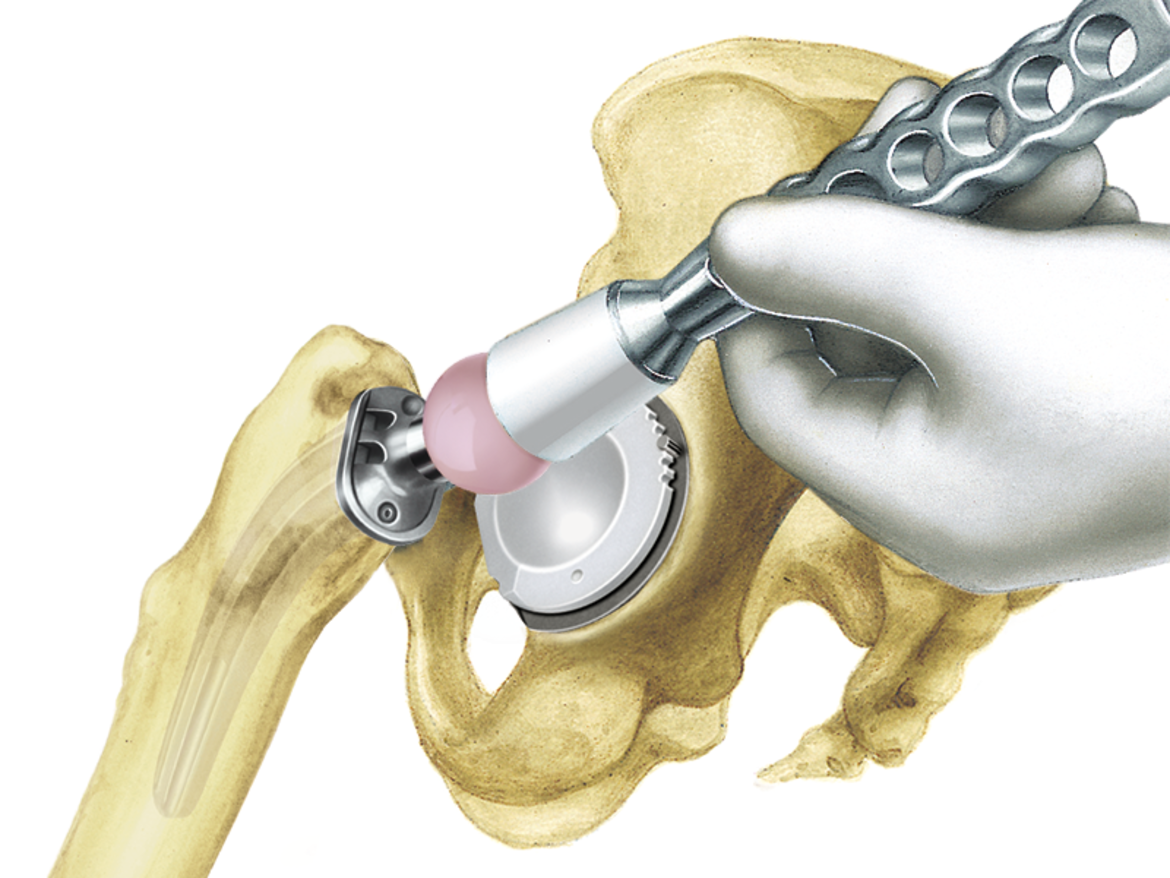
Für alle Schafttypen des LCU Hüftsystems wird das gleiche Instrumentarium verwendet. Dies ermöglicht eine intraoperative Flexibilität.
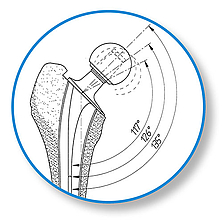
Zur Anpassung an die Anatomie der Patienten stehen zwei Offset-Optionen zur Verfügung2:
- Standardversion mit 130º CCD-Winkel
- Lateralisierende Version mit 125º CCD-Winkel
Die Stabilität des Implantats wird zudem durch die charakteristische metaphysäre V-Form unterstützt, wobei der rechteckige Querschnitt Torsionskräfte neutralisiert.5, 6, 8
- Meta-diaphysäre Abstützung und Fixierung dank einer großen medialen Kurvatur mit einem Krümmungsradius von 100 mm für eine anatomische Anpassung. Bei der zementfreien Version ist dies die Voraussetzung für die primäre und sekundäre Stabilität.


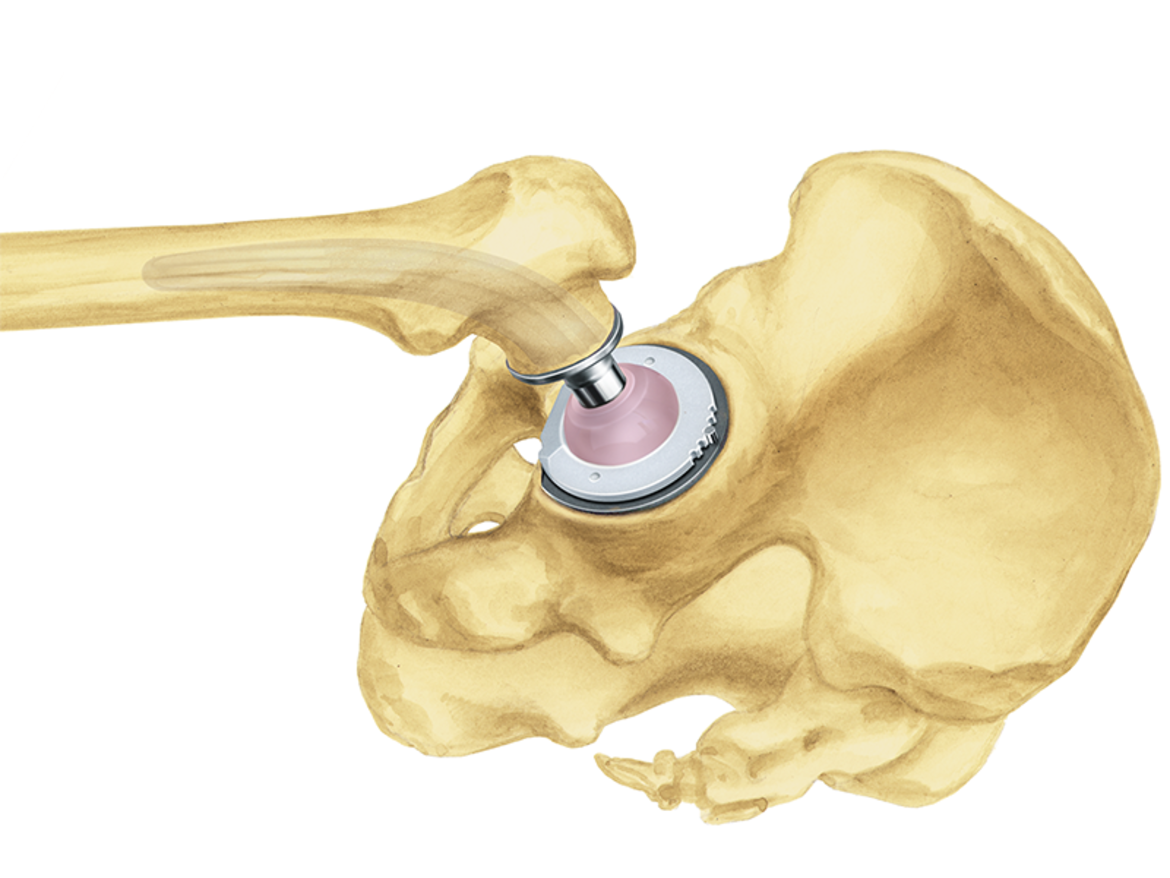
Der abgeflachte und sich verjüngende Prothesenhals erlaubt einen hohen Bewegungsumfang zwischen Prothesenschaft und Pfannenkomponente.2
Der 12/14-mm-Konus ist für die Verwendung von modularen LINK Prothesenköpfen aus Keramik oder Metall verschiedener Längen und Durchmesser vorgesehen.
Zusätzlich reduziert der hochglanzpolierte Halsbereich den Abrieb bei ungewolltem Kontakt mit der Pfannenkomponente.9
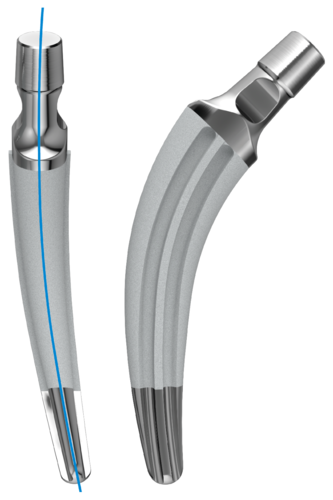
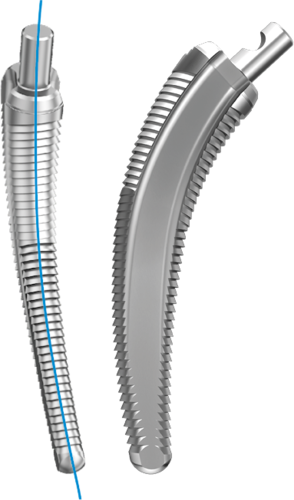
Zementfreie Version
- Der Schaft besteht aus Tilastan-S (Ti6Al4V).
- Die Mikrorauigkeit der metallischen Oberfläche wird durch ein Strahlen mit Korundteilchen erzeugt, wodurch eine gleichmäßige und einheitliche Oberflächenstruktur mit Porengrößen und Rauigkeitswerten für eine Osseointegration erzielt wird.2, 3
- Die HX-Beschichtung mit einer Stärke von 20 +/- 10 µm wird mittels LEP (LINK Elektrochemical Process) auf die gesamte Prothesenlänge aufgebracht und fördert eine Knochenanlagerung.4
- Die horizontalen Rippen im proximalen Schaftabschnitt wirken dem Einsinken des Schaftes entgegen und fördern die Primärstabilität. Der distale Bereich ist mit vertikalen Rippen versehen, die den Rotationskräften entgegenwirken.7

Zementierte Version
- Der Schaft besteht aus dem firmeneigenen EndoDur-S (CoCrMo-Legierung).
- Die Möglichkeit, mit den gleichen Raspeln wie bei der zementfreien Version zu arbeiten, sorgt für intraoperative Flexibilität.
- Der hochglanzpolierte Schaft verringert die Gefahr von Zementabrieb.10

- General information on Corail-type femoral stems: Hallan, G., et al. "Medium-and long-term performance of 11 516 uncemented primary femoral stems from the Norwegian arthroplasty register." Bone & Joint Journal 89.12 (2007): 1574-1580."
- Internal documentation W. LINK
- Garcia-Rey E, Garcia-Cimbrelo E. Grit-Blasted Implant Bone Interface in Total Joint Arthroplasty. In: Karachalios T, editor. Bone-Implant Interface in Orthopedic Surgery: Basic Science to Clinical Applications. London: Springer; 2014. p. 83-9.
- Yang C., Effect of calcium phosphate surface coating on bone ingrowth onto porous-surfaced titanium alloy implants in rabbit tibiae, J Oral Maxillofac Surg. 2002 Apr;60(4):422-5.
- Hwang KT, Kim YH, Kim YS, Choi IY. Total hip arthroplasty using cementless grit-blasted femoral component: a minimum 10-year follow-up study. The Journal of arthroplasty. 2012;27(8):1554-61.
- Jones DL, Westby MD, Greidanus N, Johanson NA, Krebs DE, Robins L, et al. Update on Hip and Knee Arthroplasty: Current State of Evidence. Arthritis care & research. 2005;53:772-80.
- Vidalain, Jean-Pierre. Twenty-year results of the cementless Corail stem. International orthopaedics, 2011, 35. year, No. 2, p. 189-194.
- Khanuja H, Vakil J, Goddard M, Mont M. Current Concepts Review: Cementless Femoral Fixation in Total Hip Arthroplasty. J Bone Joint Surg Am. 2011;93:500-9.
- International Orthopedics, Volume 41, Number 3, March 2017, Page 611-618
- (Scheerlinck, T., and P-P. Casteleyn. "The design features of cemented femoral hip implants." Bone & Joint Journal 88.11 (2006): 1409-1418.)
3C

- Bewährtes Schaftdesign
- Intraoperative Flexibilität
- High-End Oberflächenmodifikationen und Materialien
- Standard- und Kurzschaft Variante
Philosophie
Das 3C Hüftsystem umfasst einen Geradschaft mit abgeschrägter, lateraler Schulter, abgeschrägtem Schaftende und einer proximalen Beschichtung um ein Knochenanwachsen zu fördern.
Das gerade Profil bei breiter medio-lateraler Abmessung gewährleistet eine gute Rotationsstabilität des Implantats und verhindert ein Einsinken.
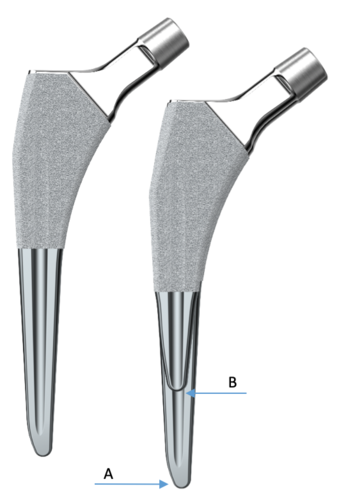
Zwei Schaftvarianten für die zementierte und zementfreie Implantation sowie eine Kurzschaft Variante der zementfreien Schäfte ermöglichen eine optimale Anpassung an die Patientenanatomie und die gegebene Knochenqualität.
- Standardschaft mit einem CCD-Winkel von 131º
- Lateralisierender Schaft mit einem CCD-Winkel von 127,5º
- Keine Veränderung des Vertical Drops
Die Kurzschaft Variante (B) ist ein verkürzter Standardschaft (A). Die zementierte Version entspricht der nächst kleineren Größe des zementfreien Schafts. Auf diese Weise lassen sich der Kurzschaft, der zementfreie Standardschaft und der zementierte Schaft mit der gleichen Operationstechnik implantieren und die 3C-Versionen intraoperativ austauschen.
Material
Für 3C Hüftschäfte werden folgende Materialien und Beschichtungen verwendet:
- Der zementierte Schaft besteht aus EndoDur-S (geschmiedetes CoCrMo)
- Der zementfreie Schaft besteht aus Tilastan-S (geschmiedete Ti6Al4V-Legierung)
- Die Mikrorauigkeit der Schaftoberfläche ermöglicht eine gute Primärverankerung und ist in einer PlasmaLink-Variante und als osteokonduktive Doppelbeschichtung aus Titanplasma und Calciumphosphat (TiCaP) verfügbar1
Auf diese Weise entsteht eine Oberfläche mit einer gleichförmigen Mikrostruktur. Der distale Schaft ist glatt, um die Knochenintegration zu hemmen.

Biomechanische Eigenschaften
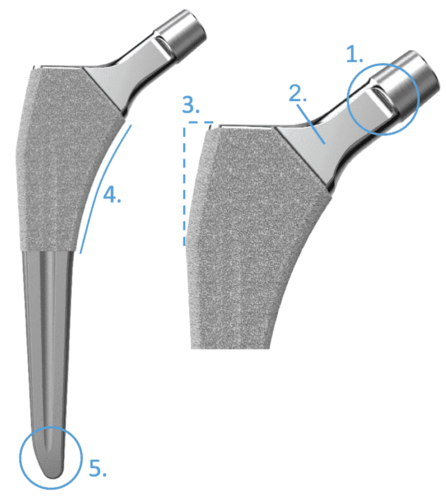
- Der abgeflachte und verjüngte Prothesenhals erhöht die Bewegungsfreiheit zwischen Schaft und Hüftpfanne
- Der hochglanzpolierte Halsbereich reduziert den Abrieb des Polyethylen-Einsatzes bei Kontakt2
- Durch die abgeschrägte laterale Schaftschulter kann der Trochanter major intakt bleiben. Dennoch hat das Implantat proximal eine breite medio-laterale Abmessung - Ermöglicht einen direkten vorderen Zugang
- Die große anatomische mediale Kurvatur bewirkt eine gute metaphysäre Abstützung, Fixierung und Kraftübertragung. Ferner gewährleistet sie einen guten anatomischen Sitz, der für die primäre und langfristige Stabilität entscheidend ist
- Das abgeschrägte distale Ende verhindert einen Knochenkontakt - Bei der Standardlänge erleichtert dies die Einführung des Schafts in den Markkanal
- Khanuja H, Vakil J, Goddard M, Mont M. Current Concepts Review: Cementless Femoral Fixation in Total Hip Arthroplasty. J Bone Joint Surg Am. 2011;93:500-9
- International Orthopedics, Volume 41, Number 3, March 2017, Page 611-618
LINK SP-CL

- Die S-Kurvatur folgt der natürlichen anatomischen Form des Femurs
- Rippenprofil für hohe Primärstabilität und konstruktive Elastizität 1-3,7
- Knochenschonend
- Minimalinvasive Implantation
- LINK HX Beschichtung
Bewährtes Design
Das LINK SP-CL Hüft-System zielt mit seinem anatomischen, zementfreien Design und seinen Varianten auf die Versorgung eines breiten Patientenspektrums ab. Um den hohen Anforderungen an die Implantate in besonderer Weise zu entsprechen, folgen die Femurkomponenten konsequent dem seit Jahrzehnten bewährten Prinzip4 der anatomischen Schaftform.
Dabei unterstützt die anatomische S-Form die Reduzierung von Spannungsspitzen, wie sie bei einer Drei-Punkt-Verklemmung von Geradschäften auftreten und verleiht dem Implantat zudem eine größere Rotationsstabilität. 1,5-6
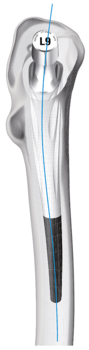
Entwickelt für eine physiologische Kraftübertragung
Die metaphysäre Verankerung der SP-CLwird durch die HX-Beschichtung (CaP) begünstigt.8 Gleichzeitig schützt der polierte distale Schaftbereich vor Oberschenkelschmerz.9,10 Medial stützt sich die SP-CL langstreckig am Kalkar (Adam’scher Bogen) ab und soll einen physiologischen Kraftfluss begünstigen.

Reduziertes Stress Shielding

Die bewährte Rippenstruktur sorgt für die initiale Verankerung im komprimierten spongiösen Knochen. Durch sie ist es möglich, trotz des bewährten „fit and fill“ Prinzips im proximalen Femur, eine konstruktionsbezogene Elastizität zu erreichen. Somit bieten die Rippen nicht nur eine hohe Primärstabilität,7 vielmehr wird in Kombination mit der LINK Tilastan- S Legierung eine doppelte Elastizität erreicht. Dies kann zu einer Reduzierung des „Stress Shielding“ führen.1
Knochenschonend
Anatomisch geformte Schäfte bedingen anatomisch geformte Instrumente. Die Kompressoren des SP-CL Systems folgen exakt dem anatomischen Design der Schäfte und präparieren das Knochenbett für den SP-CL Schaft nach den Vorgaben der Natur des intramedullären Kanals im proximalen Femur.
Während das abgeflachte, laterale Implantatprofil bei der Implantation den Trochanter Major schonen soll, helfen Spongiosakompressoren bereits während der Präparation dabei wertvolle Knochensubstanz zu bewahren.11
Das kompakte ergonomisch gestaltete Instrumentarium erlaubt ein effektives, flüssiges intraoperatives Arbeiten.12
- Langhans, M., Hofman, D., Ecke, H., & Nietert, M. (1992). Der Einfluß der Formgebung des Prothesenschaftes auf die Beanspruchung des proximalen Femurs. Unfallchirurgie, 18(5), pp. 266-273.
- Schill S, Thabe H. (2000). Long- and Mid-Term Results of the Cementless Link Prosthetic System in Combination with the Ribbed Stem and Screw-in Cup, Type "V". Orthopädische Praxis, 36, pp. 160-167.
- Thabe H, Wolfram U, Schill S. (1993). Medium-term results using the cement-free link endoprosthesis. Ribbed shaft V socket. Zeitschrift fur Orthopädie und ihre Grenzgebiete, 131(6), pp. 568-573.
- Annual Report 2016; Swedish Hip Arthroplasty Register; www.shpr.se
- Noble, P., Alexander, J., Lindahl, L., Yew, D., Granberry, W., & Tullos, H. (1988). The anatomic basis of femoral component design. Clinical Orthopaedics and Related Research(235), pp. 148-165.
- Denaro, V., & Fornasier, V. (2000). Fill, fit and conformation - an anatomical and morphometric study of a hip component in total hip arthroplasty (Rippen-Link). European Journal of Orthopaedic Surgery & Traumatology, 10(4), pp. 239-247.
- Pipino, F., Keller, A. (2006). Tissue-sparing surgery: 25 years’ experience with femoral neck preserving hip arthroplasty. Journal of Orthopaedics and Traumatology, 7(1), pp. 36-41.
- Palm, L., Jacobsson, S., & Ivarsson, I. (2002). Hydroxyapatite coating improves 8- to 10-year performance of the link RS cementless femoral stem. The Journal of Arthroplasty, 17(2), pp. 172-175.
- Petrou, G., Gavras, M., Diamantopoulos, M., Kapetsis, T., Kremmydas, N., & Kouzoupis, A. (1994). Uncemented total hip replacements and thigh pain. Archives of Orthopaedic and Trauma Surgery, 113(6), pp. 322-326.
- Khanuja, H., Vakil, J., Goddard, M., & Mont, M. (2011). Cementless femoral fixation in total hip arthroplasty. The Journal of Bone & Joint Surgery, 93(5), pp. 500-509.
- DiGiovanni, C.W., Garvin, K.L., Pellicci, P.M. (1999). Femoral preparation in cemented total hip arthroplasty: reaming or broaching? Journal of the American Academy of Orthopaedic Surgeons, 7(6), pp.349-357.
- Internal document W. Link (DOC-05042)
C.F.P. II

Anatomisch angepasst
Minimale Knochenresektion durch Erhalt des Oberschenkelhalses
Einfaches, effizientes Instrumentarium
LINK gehört zu den Vorreitern des anatomischen und schenkelhalserhaltenden Prothesendesigns und kann auf jahrzehntelange Erfahrungen bei der Entwicklung dieser Schafttypen zurückgreifen.
Der C.F.P.* Schaft wurde 1998 eingeführt und hat seitdem die weitere Entwicklung auf dem Gebiet der Kurzschäfte maßgeblich beeinflusst. Heute blicken wir auf eine beeindruckende Erfolgsgeschichte mit einer Überlebensrate von bis zu 98,3 % nach 11 Jahren zurück.1
Der C.F.P. II Schaft knüpft an diese Erfolgsgeschichte an und vereint klinisch bewährte Konstruktionsmerkmale mit den heutigen Anforderungen an einen modernen Kurzschaft.
Durch das spezielle Implantat- und Instrumentendesign wird Knochen und Weichteilgewebe erhalten und eine Anpassung an die natürliche Femuranatomie erzielt.2 Daher macht der C.F.P. II seinem Namen ebenfalls alle Ehre und verkörpert unsere anatomischen Prinzipien des Knochenerhalts und die Maxime „Die Anatomie bestimmt die Form“.
Der Schaft geht mit einem kompakten, ergonomischen Instrumentarium einher, das unabhängig vom bevorzugten OP-Zugang einen reibungslosen und effizienten Gelenkersatz ermöglicht.
* Collum Femoris Preserving

Rippenprofil

Anatomische Form

LINK HX
(CaP)-Beschichtung

Knochen- und
weichteilschonend3

MIC-Unterstützung
Anatomisches Implantatdesign
Die anatomische Form entspricht der natürlichen Femuranatomie und reduziert effektiv Belastungsspitzen.4, 5, 6

Besseres Bewegungsausmaß und
weniger Abnutzung durch
polierten, abgeflachten Prothesenhals.

Hervorragende Primär- und Sekundärstabilität durch Rippenprofil
Die klinisch bewährte Rippenstruktur ermöglicht eine gute Verankerung
des Schafts in der komprimierten Spongiosa bei hoher Primär- und Sekundärstabilität.4, 9, 10

Konisches, abgerundetes distales Ende
Der distale Schaftabschnitt erleichtert die Implantation
und bewirkt geringere Oberschenkelschmerzen, die durch
die intramedulläre Fixierung eines Hüftimplantats hervorgerufen
werden können.11, 12

LINK HX (CaP)-Beschichtung
Die osteokonduktive Oberfläche fördert die Knochenanlagerung.7
LINK HX (CaP)Beschichtung -
Langfristige Verankerung durch Oberflächentechnologie
Bei der HX-Beschichtung handelt es sich um eine osteokonduktive CaP-Beschichtung, die ca. 15 μm dick ist und mit einem elektrochemischen Prozess aufgebracht wird. Aufgrund des ultradünnen und extrem löslichen HX-Überzugs bleibt die poröse Zellstruktur des darunterliegenden Substrats offen. Dies fördert die Osteokonduktion und ermöglicht eine gute Sekundärstabilität durch eine stabile Osseointegration.7

Anatomisches Kompressordesign
Anatomisch geformte Schäfte erfordern anatomisch geformte Instrumente. Die Kompressoren des C.F.P. II Systems entsprechen exakt dem anatomischen Schaftdesign.

Verankerung weit oben
Maximaler Knochenerhalt und optimale Verankerung
der proximalen Lamellen durch konkaven Querschnitt in der a.p.-Ebene.

Pressfit
Kompressoren und Implantate sind so abgestimmt, dass sie einen optimalen Pressfit ermöglichen.

Stufenprofil der Kompressoren
Der C.F.P. II Schaft wird in verdichteter Spongiosa verankert. Die Kompressorzähne sorgen für eine solide Verdichtung der spongiösen Substanz.3, 8

Abgerundetes distales Ende
Sichere Führung und Vermeidung einer Via falsa.

- W.T. Stillwell. (1987). The Art of Total Hip Arthroplasty. Grune & Stratton, pp. 296.
- Annual Report 2016; Swedish Hip Arthroplasty Register; www.shpr.se.
- Internes Dokument W. Link
- Vidalain, J. P., et al. (2011). The Corail Hip System. A practical approach based on 25 years of experience. Springer Heidelberg. pp. 54.
- Pipino, F., Keller, A. (2006). Tissue-sparing surgery: 25 years’ experience with femoral neck preserving hip arthroplasty. Journal of Orthopaedics and Traumatology, 7(1), pp. 36-41.
- Langhans, M., Hofman, D., Ecke, H., & Nietert, M. (1992). Der Einfluß der Formgebung des Prothesenschaftes auf die Beanspruchung des proximalen Femurs. Unfallchirurgie, 18(5), pp. 266-273.
- Noble, P., Alexander, J., Lindahl, L., Yew, D., Granberry, W., & Tullos, H. (1988). The anatomic basis of femoral component design. Clinical Orthopaedics and Related Research (235), pp. 148-165.
- Denaro, V., & Fornasier, V. (2000). Fill, fit and conformation - an anatomical and morphometric study of a hip component in total hip arthroplasty (Rippen-Link). European Journal of Orthopaedic Surgery & Traumatology, 10(4), pp. 239-247.
- Palm, L., Jacobsson, S., & Ivarsson, I. (2002). Hydroxyapatite coating improves 8- to 10-year performance of the link RS cementless femoral stem. The Journal of Arthroplasty, 17(2), pp. 172-175.
- DiGiovanni, C.W., Garvin, K.L., Pellicci, P.M. (1999). Femoral preparation in cemented total hip arthroplasty: reaming or broaching? Journal of the American Academy of Orthopaedic Surgeons, 7(6), pp.349-357.
- Schill S, Thabe H. (2000). Long- and Mid-Term Results of the Cementless Link Prosthetic System in Combination with the Ribbed Stem and Screw-in Cup, Type “V”. Orthopädische Praxis, 36, pp. 160-167.
- Thabe H, Wolfram U, Schill S. (1993). Medium-term results using the cement-free link endoprosthesis. Ribbed shaft V socket. Zeitschrift fur Orthopädie und ihre Grenzgebiete, 131(6), pp. 568-573.
- Petrou, G., Gavras, M., Diamantopoulos, M., Kapetsis, T., Kremmydas, N., & Kouzoupis, A. (1994). Uncemented total hip replacements and thigh pain. Archives of Orthopaedic and Trauma Surgery, 113(6), pp. 322-326.
- Khanuja, H., Vakil, J., Goddard, M., & Mont, M. (2011). Cementless
LINK C.F.P. Hüftprothese

- Minimale Knochenresektion durch Erhalt des Schenkelhalses
- Anatomische Schaftform und integrierte Anteversion
- Halsauflage erlaubt Wiedereinleitung physiologischer Druckkräfte in das Femur 1, 2
- 98,3% Überlebensrate nach 11 Jahren3
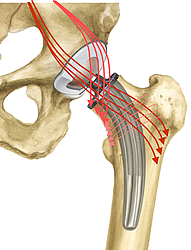
Physiologische Kraftübertragung
Zwei unterschiedliche Schaftkrümmungen ermöglichen eine Anpassung an die patientenindividuelle Anatomie - für eine langstreckige Abstützung des Implantats am Adam’schen Bogen. Die bewährte Rippenstruktur sorgt dabei für eine sichere, rotationsstabile Verankerung im komprimierten spongiösen Knochen.4, 5
Schenkelhalserhaltende, bioharmonische Hüftendoprothese
Der C.F.P. Hüftprothesenschaft ermöglicht eine schenkelhalserhaltende zementfreie Implantation. Er wurde speziell für junge, aktive Patienten entwickelt, die aufgrund ihrer hohen Lebenserwartung bei einer konventionellen Hüftprothese eher mit einer aseptischen Lockerung rechnen müssen als ältere Patienten.
Unter Beachtung biomechanischer Belastungs- und Verankerungsprinzipien, die der Hüftanatomie und -physiologie entsprechen, wird mit dem C.F.P. Hüftprothesenschaft eine stabile, belastungsfähige Prothesenverankerung erreicht.3
Die knochensparende Resektion mit Erhalt des Schenkelhalses bietet dabei günstige Voraussetzungen für spätere Interventionen.

Reduziertes Stress Shielding
Das ausgeprägte Rippendesign und die LINK Tilastan Legierung verleihen dem Schaft im Vergleich zu anderen Hüftsystemen eine hohe konstruktions- und materialbezogene Elastizität. Dies führt aufgrund einer minimierten Versteifung des Femurs zu einer Reduzierung des „Stress Shielding“.6
Langzeitergebnisse
Eine Vielzahl an Langzeitergebnissen mit Überlebensraten von bis zu 98,3 Prozent nach 11 Jahren unterstreicht den Erfolg und die hohe Sicherheit des C.F.P. Schafts.3

.

Latest ODEP ratings can be found at www.odep.org.uk
- Prendergast, P., & Taylor, D. (1990). Stress analysis of the proximo-medial femur after total hip replacement. Journal of Biomedical Science, 12(5), pp. 379-382.
- Keaveny, T., & Bartel, D. (1993). Effects of porous coating and collar support on early load transfer for a cementless hip prosthesis. Journal of Biomechanics, 26(10), pp. 1205-1216.
- Kendoff, D., Citak, M., Egidy, C., O'Loughlin, P., & Gehrke, T. (2013). Eleven-year results of the anatomic coated CFP stem in primary total hip arthroplasty. The Journal of Arthroplasty, 28(6), pp. 1047-1051.
- Noble, P., Alexander, J., Lindahl, L., Yew, D., Granberry, W., & Tullos, H. (1988). The anatomic basis of femoral component design. Clinical Orthopaedics and Related Research(235), pp. 148-165.
- Denaro, V., & Fornasier, V. (2000). Fill, fit and conformation - an anatomical and morphometric study of a hip component in total hip arthroplasty (Rippen-Link). European Journal of Orthopaedic Surgery & Traumatology, 10(4), pp. 239-247.
- Langhans, M., Hofman, D., Ecke, H., & Nietert, M. (1992). Der Einfluß der Formgebung des Prothesenschaftes auf die Beanspruchung des proximalen Femurs. Unfallchirurgie, 18(5), pp. 266-273.
LINK Direct Anterior Approach (DAA)

ANATOMISCHER ZUGANG mit anatomischen Schäften von LINK
Gewebeschonender Zugang und knochenschonende Schäfte
Einfaches, sicheres Einsetzen durch polierte Spitzen1
Die integrierte Anteversion erleichtert den Zugang zum Femur
Die abgeflachte laterale Schulter ist knochen- und gewebeschonend2
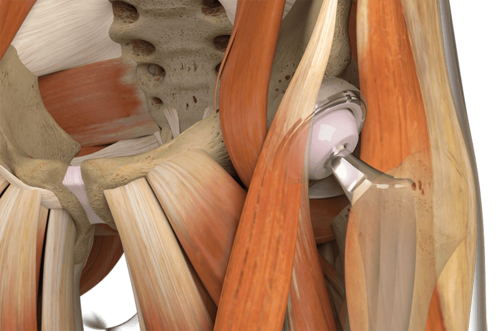
Das spezielle LINK DAA-Instrumentarium besteht aus einem Sortiment an modifizierten Instrumenten für die speziellen Anforderungen an den Zugang.

- Internal document W. Link (DOC-05042)
- Vidalain, J. P., et al. (2011). The Corail Hip System. A practical approach based on 25 years of experience. Springer Heidelberg. pp. 54.
LINK SPII

- Das Design ist der anatomischen Form des Femurs angepasst
- Erfolgreich seit 40 Jahren1
- Bewährt durch umfassende klinische Daten.1 5
- Geringes Auftreten von periprothetischen Frakturen11
- Minimalinvasive Implantation

Klinisch bewährtes System
Das LINK SPII Hüft – System hat sich in über 40 Jahren als eines der zuverlässigsten zementierten Hüftprothesensysteme erwiesen.1 Durch seine Design- und Größendiversität bietet es für beinahe jeden Patienten die bestmögliche zementierte Versorgung.1
Neutralisiert Torsionskräfte
Durch die geschwungene Form findet der Schaft bei der Implantation seinen Weg in den Femurkanal und schmiegt sich perfekt an die Anatomie an6. Spannungsspitzen, wie sie bei einer drei Punkt Verklemmung von Geradschäften auftreten, werden damit vermieden und der Schaft verfügt über eine größere Rotationsstabilität.2
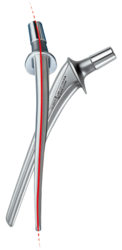
Der 1978 entwickelte und seit 1984 mit modularem Prothesenkopf verfügbare Hüftschaft prägte nachhaltig durch seinen großen Erfolg das Prinzip in der anatomischen Hüftendoprothetik.1 Der S‑Schlag, welcher der natürlichen Anatomie des Femurs folgt, hat sich in diesem System besonders bewährt. Dies wurde in den letzten 40 Jahren immer wieder durch zahlreiche Veröffentlichungen u.a. im schwedischen Hüftregister bestätigt.1 3 Aufgrund der hervorragenden klinischen Historie wurden die Rippenprothese, der C.F.P.-Schaft und die SP-CL basierend auf demselben Prinzip entwickelt.
Anatomisches Design
Dank der anatomischen Form fügt sich der Schaft mittig in den Markkanal ein. Dies begünstigt einen gleichmäßigen Zementmantel, der sich optimal um das Implantat legen kann7. Weiterhin tragen anterior-posteriore und medial-laterale Rippen zur Rotationsstabilität bei.2 8 9 10
Optimale anatomische Rekonstruktion
Die SPII bietet ein System mit großer Modularität. Durch die zahlreichen Variationsmöglichkeiten in CCD-Winkel, Halslänge und Schaftlänge wird eine höchst mögliche Flexibilität für die Rekonstruktion der anatomischen Strukturen in Primär- und Revisionsfällen gegeben. Die Schaftspitze ist auf lateraler Seite gebogen, um ein Anstoßen beim Einführen in den Markkanal zu verhindern. Das schlanke Design des Schaftes bietet alle Voraussetzungen, die für eine minimalinvasive, weichteil- und knochenschonende Implantation benötigt werden.
Langzeitergebnisse
Eine Vielzahl an Langzeitergebnissen mit Überlebensraten von bis zu 92,3 Prozent nach 23 Jahren unterstreicht den Erfolg und die hohe Sicherheit des SPII Schaftes.1
* www.odep.org.uk; Orthopaedic Data Evaluation Panel

- Kärrholm, Lindahl, Malchau, Mohaddes, Rogmark, Rolfson, ANNUAL REPORT 2015; The Swedish Hip Arthroplasty Register
- W.T. Stillwell. The Art of the Total Arthroplasty. Grune & Stratton, Inc. 1987; pp. 296
- H. Malchau et al; Prognosis of Total Hip Replacement, Orthopädie, Universität Göteborg, Schweden, 2002
- Malchau H, Herberts P, Ahnfelt L. Prognosis of total hip replacement in Sweden. Follow-up of 92.675 operations performed 1978-1990. Acta Orthop Scand 1993;64 (5): 497-506
- Garellick, Kärrholm, Rogmark, Rolfson, Herberts, ANNUAL REPORT 2014; The Swedish National Hip Arthroplasty Register.; p. 75
- Annaratone, Giovanni; Surace, Filippo Maria; Survival analysis of the cemented SPII stem; J Orthopaed Traumato (2000) 1:41-45. Springer Verlag
- LINK News Orthopädie aktuell, Spinger-Verlag GmbH & Co. KG, SPII® Modell Lubinus® - Stellenwert der SPII® Modell Lubinus® Hüftprothese im aktuellen Bericht des Nationalen Schwedischen Hüft-TEP-Registers von 1979 - 2002
- Langhans, M., Hofman, D., Ecke, H., & Nietert, M. (1992). Der Einfluß der Formgebung des Prothesenschaftes auf die Beanspruchung des proximalen Femurs. Unfallchirurgie, 18(5), pp. 266-273.
- Noble, P., Alexander, J., Lindahl, L., Yew, D., Granberry, W., & Tullos, H. (1988). The anatomic basis of femoral component design. Clinical Orthopaedics and Related Research(235), pp. 148-165.
- Denaro, V., & Fornasier, V. (2000). Fill, fit and conformation - an anatomical and morphometric study of a hip component in total hip arthroplasty (Rippen-Link). European Journal of Orthopaedic Surgery & Traumatology, 10(4), pp. 239-247.
- High risk of early periprosthetic fracture after primary hip arthoplasty in elderly patients using a cemented, tapered, polished stem: An observational, prospective cohort o study on 1,403 hips with 47 fractures after a mean follow-up time of 4 years· Broden C, Mukka S, Muren O, Eisler Stark A, Skoldenberg O, Acta Orthopaedica 2015; 86 (1):x-x
LINK MP Rekonstruktionssystem

- Einfache Implantation5
- Flexible Möglichkeiten
- Bewährte Ergebnisse1, 2
Das LINK MP Rekonstruktionssystem gibt dem Operateur die intraoperative Flexibilität und Sicherheit1, die für eine gelungene Revisionsoperation mit ausgeprägtem Knochenverlust unabdingbar sind. Dank des einmaligen Designs bietet das System seit Jahrzehnten herausragende Ergebnisse2, 3, 4

Mit nur drei Instrumententrays ermöglicht das MP System in fünf Schritten eine einfache und schnelle Operation und einen flüssigen Ablauf im OP. Das modulare System bietet dem Operateur eine hohe Flexibilität bei der Anpassung von Beinlänge, Offset und Anteversion, unabhängig von der distalen zementfreien oder zementierten Verankerung des Schaftes. Somit kann intraoperativ schnell und unkompliziert auf die individuellen Gegebenheiten der Anatomie und des Defektes reagiert werden. 5
Die Schäfte verfügen in allen sechs Längen über einen 3° Knick, der hilft der anatomischen Kurvatur des Femurs zu folgen. Der 2° konische Schaft mit umlaufend angeordneten Längsrippen verleiht ihm eine hervorragende Stabilität im Femur, selbst bei großen proximalen Defekten. 2
Die zementierten Schäfte können auch bei schlechter Knochenqualität eine Möglichkeit zur sicheren Verankerung bieten.
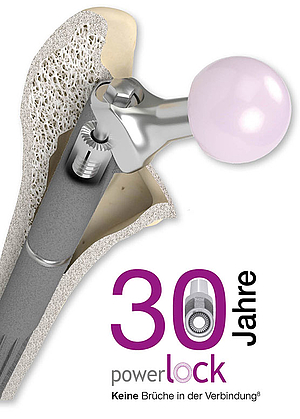
Durch die PowerLock Zahnverbindung kann intraoperativ und im Revisionsfall die Schaftlänge durch Spacer in 10mm Schritten bis zu 30mm angepasst werden. Durch das Fehlen einer Konusverbindung kann dies, sowie die Anteversion und das Offset auch nachträglich angepasst werden, ohne die distale Verankerung des Schaftes zu gefährden.

Halsteile mit unterschiedlichen Offsets, CCD° und Volumina mit und ohne Nahtlöcher ermöglichen eine an den Defekt und die Anatomie angepasste Rekonstruktion des proximalen Femurs.
Traditional MP - Cementless
Traditional MP - Cemented
NEW MP 2.0 - Cemented
NEW MP 2.0 - Uncemented
- Postak PD, Greenwald AS: The Influence of Modularity on the Endurance Performance of the LINK® MP® Hip Stem. Orthopaedic Research Laboratories, Cleveland, OH, 2001
- Rodriguez, J. A., et al., et al. Reproducible fixation with tapered, fluted, modular, titanium stem in revision hip arthroplasty at 8-15 years follow-up. The Journal of Arthroplasty. 2014, 29.;
- Kwong LM, Miller JA, Lubinus P: A Modular Distal Fixation Option for Proximal Bone Loss in Revision Total Hip Arthroplasty. J Arthroplasty Vol. 18 No. 3 Suppl. 1 2003
- Klauser et al. - Medium-term Follow-Up of a Modular Tapered Noncemented Titanium Stem in Revision Total Hip Arthroplasty, The Journal of Arthroplasty Vol 28 No. 1, 2013, 84–89)
- Interne Dokumente (Complaintberichte und Competitors Comparision)
MP Monoblock

- Kürzester Wagner-Revisionsschaft auf dem Markt
- Monoblock- und modulare Version in einer Familie
- Einfaches, effizientes Instrumentarium
- Intraoperative Flexibilität
Die MP Monoblock-Prothese basiert auf dem bewährten Design des MP-Rekonstruktionssystems und wurde entwickelt, um die Anforderungen an eine moderne Revisionschirurgie zu erfüllen und die MP-Familie noch flexibler zu gestalten.
Der 2° konische Schaft der MP-Prothese sowie die bewährte breite Rippengeometrie verleihen dem Schaft eine hervorragende axiale Stabilität bei geringerem Migrationsrisiko.1 Die raue Schaftoberfläche aus biokompatiblem Tilastan-S unterstützt die Osseointegration und den Knochenumbau und sorgt für eine langfristige Stabilität.2 Durch das geringe Migrationsrisiko wird in Verbindung mit einer hohen Offset-Version die Luxationsgefahr auf ein Minimum reduziert, während der kurze Konus und der abgeflachte Hals eine gute Beweglichkeit ermöglichen.1, 2, 3
Operationstechnik und Instrumentarium sorgen für eine hohe intraoperative Flexibilität. Das Ergebnis ist ein System, das dem Operateur die größtmögliche Flexibilität innerhalb der MP-Familie bietet.4
Dank der Instrumente entsteht eine exakte, reproduzierbare Beziehung zwischen Fräser, Probeimplantat- und Implantatpositionierung, die dazu beiträgt, das Drehzentrum optimal zu bestimmen und die langfristige Stabilität der Hüftprothese sicherzustellen.4

Geführtes Einsetzen
Vollständige Rotationskontrolle
durch feste Instrumentenverbindung
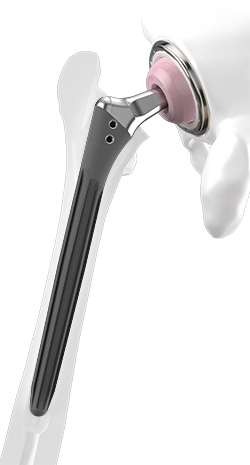
Nahtlöcher
Nahtlöcher mit Ø 3 mm
und glatten, polierten Rändern

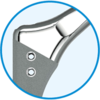
Abgerundete Schaftspitze
Die Schaftspitzen sind abgerundet
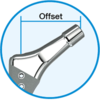
Halsteil
2 Offset-Optionen und CCD-Winkel;
in der AP-Ebene abgeflachter,
polierter Hals; kurzer 12/14-Konus
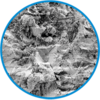
Oberfläche
Raugestrahlte
PoroLink-Oberfläche, 200 x

Distaler Schaftteil
2°-Schaftwinkel des distalen Teils
8 bis 10 Rippen mit breiter,
konischer Form
- Pierson J, Small S, Rodriguez J, Kang M, Glassman A. The Effect of Taper Angle and Spline Geometry on the Initial Stability of Tapered, Splined Modular Titanium Stems. J Arthroplasty. 2015 Jul;30(7):1254-9
- Rodriguez et al. – Reproducible fixation with a tapered, fluted, modular, titanium stem in revision hip arthroplasy at 8-15 years follow-up, The Journal of Arthroplasty 29 Suppl. 2 (2014) 214-218 Berry – Treatment of Vancover B3 Periprosthetic Femur Fractures with a fluted tapered stem, clinical orthopaedic and related research Number 417, pp 224-231
- Dr. med. Martin Ellenrieder. Einfluss der Defektgröße des femoralen Knochenlagers auf die Primärstabilität modularer Revisionshüftstiele - eine biomechanische Analyse (Seite 16)
- Internal Document W. Link (DOC-10571)
Lubinus Classic Plus

- Wirtschaftlich effizientes, schlankes System
- Seit Jahrzehnten bewährtes Schaftsystem1
- Zementierte Versorgung für rasche postoperative Mobilisation2
Wirtschaftlich effizientes Schaftsystem

Das Lubinus Classic Plus Hüftgelenkprothesensystem ist eine Klasse für sich. Es verbindet die praktischen und wirtschaftlichen Vorteile eines modernen Standardsystems mit der hohen Material- und Verarbeitungsgüte, für die der Name LINK seit über 50 Jahren steht.
Physiologische Krafteinleitung
Der aus einer Kobalt-Chrom Legierung hergestellte Schaft besitzt ein schlichtes, aber klinisch bewährtes Design.1 Breite, gerundete Flächen an der medialen und lateralen Seite dienen der Schonung des Zementlagers. Der große Prothesenkragen ermöglicht eine proximale bioharmonische Krafteinleitung. Der Kragen wirkt dem Sintern des Schafts entgegen.3

Rasche Postoperative Mobilisation
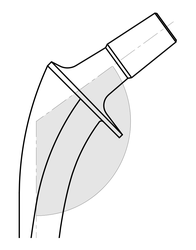
Durch die zementierte Versorgung eignet sich das Hüftprothesensystem besonders für Patienten in höherem Alter bei denen eine zementfreie Versorgung ausgeschlossen ist. Durch die unmittelbare Stabilität des Schaftes und der Hüftpfanne im Zementmantel ist eine schnelle postoperative Mobilisation der Patienten möglich. Dies sorgt für verkürzte Liegezeiten und Aufenthalte der Patienten im Krankenhaus.2
Auch bei der Wahl des CCD-Winkels von 126° wurde sich an Patienten in höherem Alter orientiert. Dieser spiegelt die physiologische Änderung des Winkels mit steigendem Alter wieder.2
In Kombination mit der LINK IP Flachpfanne, LINK Kunstoffpfanne Modell Lubinus oder dem LINK Vario Cup bietet dieses System eine hervorragende zementierte Hüftversorgung.
- Annual Report 2002, Swedish Hip Arthroplasty Register, www.shpr.se*
- L. Claes, P. Kirschner, C. Perka und M. Rudert, AE-Manual der Endoprothetik - Hüfte und Hüftrevision, Heidelberg Dordrecht London New York: Springer, 2012.
- Fröen JF, Lund-Larsen F., Lubinus Interplanta total hip arthroplasties, Tidsskr Nor Loegeforen 1998; 118: 2767-71*
*Diese Daten beziehen sich auf die des IP Schaftes, dem Vorgängermodell der Lubinus Classic Plus Prothese.
MobileLink

- Vielseitig einsetzbar
- Zuverlässige Qualität
- Individualisiertes System

Viele Jahre Erfahrung mit erfolgreichen Implantatsystemen und verschiedenen Fixierungskonzepten zusammen mit neuesten Material- und Beschichtungstechnologien wurden in die Entwicklung dieses neuen Hüftpfannensystems integriert. Das Ergebnis ist das vielseitige zementfreie Hüftpfannensystem MobileLink.
Das Hüftpfannensystem MobileLink gibt es in zwei verschiedenen Ausführungen: Eine Cluster Hole Press-Fit Pfanne und eine Multi Hole Press-Fit Pfanne. Beide Pfannenvarianten sind mit einer PlasmaLink-, TiCaP-Doppelbeschichtung oder einer TrabecuLink-Oberfläche erhältlich.
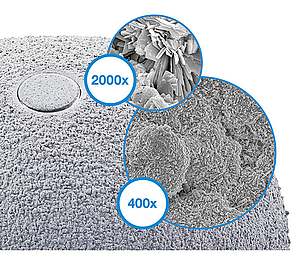
Die TiCaP Doppelbeschichtung kombiniert eine poröse Oberfläche zur primären Fixation mit unserer osteokonduktiven2 HX Kalziumphosphatbeschichtung. Diese Kombination soll eine optimale primäre Stabilität und Osseointegration ermöglichen.
Die 3-dimensionale TrabecuLink-Struktur bietet mit ihrer Porengröße, Porosität und Strukturtiefe auch unter Berücksichtigung der Notwendigkeiten für die strukturabdeckende Proteinschicht (Fibronektin - Vitronektin - Fibrinogen) eine hervorragende Grundlage zur Förderung der Osteokonduktion und Mikrovaskularisation. 4,5

Das MobileLink Hüftpfannensystem kann mit Keramik- oder UHMWPE Einsätzen verwendet werden. UHMWPE Einsätze sind erhältlich als X-LINKed und E-DUR (X-LINKed, Vit-E PE) Versionen. Alle UHMWPE Einsätze sind als Standardversion und mit Luxationsschutz erhältlich. Das MobileLink Hüftpfannensystem ist mit modularen Offset und/oder inklinierenden Träger/Einsatz Adaptern (Face Changer) kombinierbar. Die Adapter ermöglichen eine Wiederherstellung der Anatomie in Revisionsfällen. Zusätzlich ermöglichen die Adapter die Verwendung von Keramik Einsätzen in Revisionsoperationen.

Das Hüftpfannensystem MobileLink lässt sich mit Hilfe von Dual Mobility Einsätzen aus EndoDur in ein modulares Dual Mobility System umwandeln. In den DM-Einsatz passen DM-Liner des BiMobile Dual Mobility Systems aus Polyethylen.
Das Dual Mobility Konzept wurde von Prof. Gilles Bousquet in den 70er Jahren mit dem Ziel entwickelt, wiederkehrende Hüftluxationen zu vermeiden. Das modulare Dual Mobility System besteht aus einem Dual Mobility Einsatz mit einer hochglanzpolierten Innenfläche in einer Schale, in der sich ein beweglicher Polyethylen-Inlay mit dem eingepressten Prothesenkopf befindet.
Eigenschaften und Vorteile der Dual Mobility:
- Dual Mobility sorgt für ein geringeres Dislokationsrisiko und eine größere Range of Motion (RoM)6
- Minimale Abnutzung und längere Standzeit durch polierte Innenfläche 7,8
- Das selbstzentrierende Inlay sorgt für eine gleichmäßige Abnutzung und erhöht den Dislokationsschutz 9


Die dreidimensionale TrabecuLink-Struktur ermöglicht mit ihrer Porengeometrie (Porosität: 70 %, Porengröße: 610-820 μm, Strukturtiefe: bis zu 1 mm) eine hervorragende Zellanlagerung. 4,5,10
Porenfüllung
Die Bildsequenz zeigt das Füllen einer Pore der TrabecuLink-Struktur mit Gewebe in einer In-vitro-Zellkultur. Als grüne Fasern zu erkennen, ist das von humanen Fibroblasten über einen Zeitraum von acht Tagen abgelegte und kontinuierlich reorganisierte Fibronektin. Fibronektin ist eine früh im Heilungsprozess gebildete Komponente der extrazellulären Matrix. Sie stellt eine Vorlage für die Einlagerung von Kollagen dar, welches wiederum essentiell für die Mineralisierung des Gewebes und das Einwachsen von Knochen in die Struktur ist. Neben der über die Zeit zunehmenden Mengen an Fibronektin ist ein deutliches Zusammenziehen der Matrix zum Zentrum der Pore hin zu beobachten. Dieser auf den im Gewebe wirkenden Zellkräften beruhende Kontraktionsmechanismus beschleunigt das Füllen der Pore mit Gewebe im Vergleich zu einem Schicht-auf-Schicht Gewebewachstum (Referenz: Joly P et al., PLOS One 2013; journals.plos.org/plosone/article. Julius Wolff Institut, Charité - Universitätsmedizin Berlin
Merkmale und Vorteile
Breites Größenspektrum (Ø 42–80 mm)
Neueste Materialauswahl wie E-DUR®-Polyethylen
Klinisch bewährte raue TiCaP®-Doppelbeschichtung 2
Sicher – dreifach gesicherte Einsätze
Einzigartige Technologie der Face Changer Sicherung1,3
50/36 mm – außen klein, innen groß
Farbkodierung für effiziente Arbeitsabläufe
Hohe Flexibilität, geringe Lagerhaltung
Intraoperative Flexibilität
Effiziente Operationsabläufe durch einfaches Instrumentarium und Farbkodierung
Träger-/Einsatz-Adapter (Face Changer) zur anatomischen Rekonstruktion 1
Variable Optionen zum Setzen von Knochenschrauben 1

MobileLink Hüftpfannensystem mit TrabecuLink Augment
- Data on File, Waldemar Link.
- Ullmark G, Sorensen J, Nilsson O. Analysis of bone formation on porous and calcium phosphate-coated acetabular cups: a randomised clinical [18F]fluoride PET study. Hip international: the journal of clinical and experimental research on hip pathology and therapy. 2012;22(2):172-8.
- PCT-Patent Application WO 2017/140497 A1
- Cecile M. Bidan, Krishna P. Kommareddy, Monika Rumpler, Philip Kollmannsberger, Yves J.M. Brechet, Peter Fratzl, John W.C. Dunlop. et al.; How Linear Tension Converts to Curvature: Geometric Control of Bone Tissue Growth; PLoS ONE 7(5): e36336. doi.org/10.1371/journal.pone.0036336 (2012)
- Pascal Joly, Georg N. Duda, Martin Schöne, Petra B. Welzel, Uwe Freudenberg, Carsten Werner, Ansgar Petersen, et al.; Geometry-Driven Cell Organization Determines Tissue Growth in Scaffold Pores: Consequences for Fibronectin Organization; PLoS ONE 8(9): e73545. doi.org/10.1371/journal.pone.0073545 (2013)
- Stroh, D. Alex, et al. "Dual-mobility bearings: a review of the literature." Expert review of medical devices 9.1 (2012): 23-31.
- Long, M., & Rack, H. (1998). Titanium alloys in total joint replacement—a materials science perspective. Biomaterials, 19(18), 1621-1639
- Loving L, Herrera L, Banerjee S, Heffernan C, Nevelos J, Markel DC, Mont MA. 2015. Dual mobility beari ngs withstand loading from steeper cup-inclinations without substantial wear. J Orthop Res. 33(3):398-404.
- Fabry C, Kaehler M, Hermann S, Woernle C, Bader R. 2014. Dynamic behavior of tripolar hip endoprostheses under physiological conditions and their effect on stability. Medical Engineering & Physics 36:65– 71.
- Steinemann SG; Compatibility of Titanium in Soft and Hard Tissue – The Ultimate is Osseointegration; Materials for Medical Engineering, WILEY-VCH, Volume 2, Page 199-203
TrabecuLink Augments

- Vielseitigkeit – bei der Positionierung des Augments5
- Effektive Verankerung – Porengeometrie der TrabecuLink Struktur für eine effektive Zellanlagerung3,4,7
- Reproduzierbare Operationstechnik
Bei der Entwicklung der TrabecuLink Augmente wurden die neuesten Material- und Verankerungstechnologien angewendet.
Die TrabecuLink Augmente bieten eine attraktive Lösung bei segmentalen Acetabulumdefekten als prothetische Alternative zum strukturellen Allograft. Das biokompatible Material Tilastan-E1,2 und die TrabecuLink-Struktur bieten eine hervorragende Voraussetzung für eine stabile und dauerhafte Versorgung von Knochendefekten.
Darüber hinaus bietet die 3-dimensionale TrabecuLink-Struktur mit ihrer Porengröße, Porosität und Strukturtiefe eine hervorragende Grundlage zur Förderung der Osteokonduktion und Mikrovaskularisation auch unter Berücksichtigung der Anforderungen an die strukturdeckende Proteinschicht (Fibronektin – Vitronektin – Fibrinogen)3 ,4.
Die Augmente sind mit allen LINK Pfannen kombinierbar, insbesondere mit der MobileLink Pfanne, die variable Möglichkeiten zum Setzen von Knochenschrauben bietet, da das Augment-Design eine flexible Einbringung von Knochenschrauben durch Pfanne und Augment ermöglicht.
Bei Acetabulumdefekten kann die Kombination einer LINK Pfanne mit TrabecuLink Augmenten die Lösung sein, um die natürliche Anatomie und Kinematik des Patienten weitestmöglich zu erhalten.
Das Größenspektrum der Augmente ermöglicht eine gute Passform bei unterschiedlichen Anatomien und Defekten.5
Vielseitigkeit
Das Größenspektrum der Augmente ermöglicht eine gute Passform bei unterschiedlichen Anatomien und Defekten.5
Variabler Winkel der Knochenschrauben / verschiedene Optionen
Das Augment-Design bietet Flexibilität beim Einbringen von Knochenschrauben durch Pfanne und Augment – große Aussparungen ermöglichen eine große Variabilität bei der Positionierung des Augments.5
Flaches Augmentprofil
Die Augmente können umgedreht als Buttresses verwendet werden.5

Effektive Verankerung
Ausreichender Grip der Augmente. Die Augmente weisen eine hohe Primärstabilität auf.5
Porengeometrie der TrabecuLink Struktur für eine effektive Zellanlagerung3,4,7
Sehr gute Verbindung zwischen Pfanne und Augment durch Applikation eines Zementmantels (entsprechend der Operationstechnik)5,6

Reproduzierbare Operationstechnik
Die Augment-Zange erleichtert die Platzierung des Augments.5
Temporäre Fixation des Probe-Augments und des Augments durch Platzierung von Bohrpins in entsprechenden Öffnungen – die Pins, die die Probe-Augmente halten, erleichtern die Positionierung des Implantats.5
Schlankes Instrumentarium
TrabecuLink
Dreidimensionale Struktur – für optimale Knochenanlagerung
- Die Porengeometrie (Porosität: 70 %, Porengröße: 610–820 μm, Strukturtiefe: bis 1 mm) sorgt für eine hervorragende Zellanlagerung.3,4,7
Porenfüllung
Die Bildsequenz zeigt das Füllen einer Pore der TrabecuLink Struktur mit Gewebe in einer In-vitro-Zellkultur. Als grüne Fasern zu erkennen ist das von humanen Fibroblasten über einen Zeitraum von acht Tagen abgelegte und kontinuierlich reorganisierte Fibronektin. Fibronektin ist eine früh im Heilungsprozess gebildete Komponente der extrazellulären Matrix. Sie stellt eine Vorlage für die Einlagerung von Kollagen dar, welches wiederum essentiell für die Mineralisierung des Gewebes und das Einwachsen von Knochen in die Struktur ist. Neben der über die Zeit zunehmenden Menge an Fibronektin ist ein deutliches Zusammenziehen der Matrix zum Zentrum der Pore hin zu beobachten. Dieser auf den im Gewebe wirkenden Zellkräften beruhende Kontraktionsmechanismus beschleunigt das Füllen der Pore mit Gewebe im Vergleich zu einem Schicht-auf-Schicht Gewebewachstum (Referenz: Joly P et al., PLOS One 2013; journals.plos.org/plosone/article. Julius Wolff Institut, Charité - Universitätsmedizin Berlin

TrabecuLink Augmente – Operationstechnik
MobileLink Hüftpfannensystem mit TrabecuLink Augmenten
- Data on File, Waldemar Link.
- Wang, Hong, et al. "A comparison of biocompatibility of a titanium alloy fabricated by electron beam melting and selective laser melting." PloS one 11.7 (2016): e0158513
- Cecile M. Bidan, Krishna P. Kommareddy, Monika Rumpler, Philip Kollmannsberger, Yves J.M. Brechet, Peter Fratzl, John W.C. Dunlop et al. (2012) How Linear Tension Converts to Curvature: Geometric Control of Bone Tissue Growth. PLoS ONE 7(5): e36336
- Pascal Joly, Georg N. Duda, Martin Schöne, Petra B. Welzel, Uwe Freudenberg, Carsten Werner, Ansgar Petersen et al. (2013) Geometry-Driven Cell Organization Determines Tissue Growths in Scaffold Pores: Consequences for Fibronectin Organization. PLoS ONE 8(9): e73545. doi.org/10.1371/journal.pone.0073545
- Internal Document, Waldemar Link.
- Beckmann, N. A., et al. "Comparison of the stability of three fixation techniques between porous metal acetabular components and augments." Bone & Joint Research 7.4 (2018): 282-288.
- Steinemann SG: Compatibility of Titanium in Soft and Hard Tissue – The Ultimate is Osseointegration; Materials for Medical Engineering, WILEY-VCH, Volume 2, Page 199-203
BiMobile Dual Mobility System

- Zuverlässige Qualität
-
Sichere Implantation
- Lösung für jeden Patienten
Zuverlässige – Sichere – Lösung
Das Konzept der doppelten Mobilität wurde 1975 von Prof. Gilles Bousquet entwickelt mit dem Ziel, die habituelle Hüftluxation zu behandeln.13 Das System besteht aus einer Metallschale mit einer hochglanzpolierten Innenfläche und einem beweglichen Polyethylen-Inlay, in dem sich ein eingepresster Prothesenkopf bewegt. Dies sorgt für eine größere Range of Motion bei geringerem Abrieb14, 15, 16 und reduziertem Luxationsrisiko.15, 17, 18 Auf Grundlage dieses Prinzips ist das LINK BiMobile Hüftpfannensystem entstanden.
In die Entwicklung des bimobilen Hüftpfannensystems sind langjährige Erfahrungen mit erfolgreichen Implantatsystemen und Verankerungskonzepten sowie neueste Material- und Beschichtungstechnologien eingeflossen. Das Ergebnis ist das vielseitige LINK BiMobile Hüftpfannensystem.
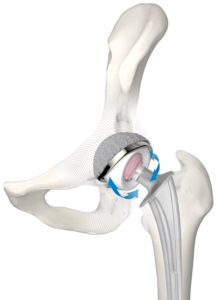

Die zementfreie LINK BiMobile Hüftpfanne ist mit einer TiCaP Doppelbeschichtung erhältlich. Die TiCaP Doppelbeschichtung vereint die Eigenschaften einer stark porösen Schicht aus Reintitan für die primäre Fixierung mit einer osteokonduktiven3 Kalziumphosphat-Beschichtung, die beide gemeinsam für optimale primäre und sekundäre Implantatstabilität sorgen.4, 5 Eine konstruktive Makrostruktur am Pfannenäquator erhöht die Primärstabilität.9
Hochverschleißfeste Pfanne1, 2, 6
Das Link BiMobile Dual Mobility System ist in zwei Versionen erhältlich: einer zementfreien und einer zementierten Version. Die Metallschalen beider Versionen sind aus biokompatiblem, robusten EndoDur CoCrMo-Material gefertigt.1, 2 Die Innenfläche ist hochglanzpoliert, um einen Abrieb möglichst gering zu halten.
Einsatz bekannter Verankerungstechniken
Die zementierte BiMobile Hüftpfanne besitzt eine fein mattierte SatinLink Oberfläche, die auch bei den SP II Schäften vorhanden ist. Latitudinale und longitudinale rinnenförmige Strukturen verstärken die Verankerung und sorgen für Entlüftung beim Einpressen in das Zementbett.

Selbstzentrierendes Inlay11

Die Inlays sind in UHMWPE und E-Dur (X-LINKed Vit-E PE) verfügbar und können mit Link Prothesenköpfen aus CoCrMo oder Keramik mit 22 oder 28 mm Durchmesser kombiniert werden.
Merkmale und Vorteile
- Hochverschleißfestes, biokompatibles EndoDur CoCrMo-Material1, 2, 6
- Sichere Implantation durch feste Implantat-Instrumenten-Verbindung und freie Sicht auf den Pfannenrand11, 12
- Zementfreie und zementierte Verankerung
- 28 mm Prothesenköpfe ab einer Pfannengröße von 48 mm für eine große Range of Motion
- Breites Größenspektrum (42–70 mm)
- Klinisch bewährte, sehr raue TiCaP Doppelbeschichtung2, 3
- Selbstzentrierende Inlays für eine gleichmäßige Beanspruchung und erhöhte Luxationssicherheit7
- Inlays aus Vit-E PE und UHMWPE verfügbar
- Anatomische medio ventrale Aussparung für eine hohe Range of Motion und den Schutz des Nervus femoralis und des Iliopsoas
- Größenangepasste Clearance zwischen Liner und Metallträger für eine konstante Artikulation11
- Intraoperative Flexibilität11, 12
- Internal document W. LINK (DOC-08614)
- Internal document W. LINK (DOC-08725)
- Ullmark G et al.: "Analysis of bone formation on porous and calcium phosphate-coated acetabular cups: a randomised clinical [18F] fluoride PET study." Hip International 22.2 (2012).
- Cunningham B W et al.: “General Principles of Total Disc Replacement Arthroplasty”, Spine, Vol. 28, No. 20 Suppl., 2003
- Bobyn, J. D., et al. „The optimum pore size for the fixation of porous-surfaced metal implants by the ingrowth of bone.“ Clinical orthopaedics and related research 150 (1980): 263-270.
- Long, M., & Rack, H. (1998). Titanium alloys in total joint replacement—a materials science perspective. Biomaterials, 19(18), 1621-1639.
- Fabry C, Kaehler M, Hermann S, Woernle C, Bader R. 2014. Dynamic behavior of tripolar hip endoprostheses under physiological conditions and their effect on stability. Medical Engineering & Physics 36:65– 71.
- Internal document W. LINK (DOC-08553)
- Internal document W. LINK (DOC-08695)
- Loving L, Herrera L, Banerjee S, Heffernan C, Nevelos J, Markel DC, Mont MA. 2015. Dual mobility beari ngs withstand loading from steeper cup-inclinations without substantial wear. J Orthop Res. 33(3):398-404.
- Internal document W. LINK (DOC-08847)
- Internal document W. LINK (DOC-07974)
- Noyer, D., Canton, J. H. (2016). Once upon a time… Dual mobility: hi story. International Orthopaedics Vol. 41 - No. 3 (March 2017): 611-618
- Charnley, John. „The long-term results of low-friction arthroplasty of the hip performed as a primary intervention.“ Bone & Joint Journal 54.1 (1972): 61-76.
- Philippot, R., Camilleri, J. P., Boyer, B., et al. (2009). The use of a dual-articulation acetabular cup system to prevent dislocation after primary total hip arthroplasty : analysis of 384 cases at a mean follow-up of 15 years . SICOT 33: 927-932.
- Wroblewski, B., Siney, P., Flemin, P. (2009). The principle of low frictional torque in the Charnley total hip replacement. JBJS (Br) Vol. 91-B(7): 855-858.
- Stroh, D. Alex, et al. "Dual-mobility bearings: a review of the literature." Expert review of medical devices 9.1 (2012): 23-31.
- Nevelos, J., Bhimji, S., Macintyre, J., et al. (2010). Acetabular Bearing Design Has a Greater Influence on Jump Distance than Head Size. 56th Annual ORS Meeting: Poster #2028.
Mobile1 Screw-in Cup

- Intraoperative Flexibilität dank eines vielseitigen Hüftpfannensystems
- Kompatibel mit MobileLink-Einsätzen und -Instrumenten
- 50/36 mm – außen klein, innen groß
Die Mobile1 Schraubpfanne ist eine Erweiterung der MobileLink-Familie. Die Innengeometrie der Pfanne ist perfekt auf MobileLink-Pfannen abgestimmt, so dass alle MobileLink-Einsätze für die Mobile1 Schraubpfanne geeignet sind. Es handelt sich um eine einschraubbare Hüftpfanne für ultimative Vielseitigkeit des LINK-Hüftpfannensystems.
Die vollständige Kompatibilität sorgt für eine einfachere Handhabung und einen geringen Lagerbestand, da die Mobile1 Schraubpfanne auf alle Instrumente und Komponenten (Einsätze, Dual Mobility Liner, Face Changer) aus dem MobileLink Acetabulären Hüftpfannensystem zurückgreift, mit nur einem zusätzlich erforderlichen Einschraubinstrument.

Designmerkmale
Die Mobile1 Schraubpfanne besteht aus der Titanlegierung Ti6Al4V und ist (mit Ausnahme des Gewindeteils) mit einer Beschichtung aus Titan-Plasma-Spray (TPS) + CaP versehen, für ein besseres Knocheneinwachsen und bessere Sekundärstabilität. Der Gewindeteil der Pfanne ist nicht beschichtet, um das Einschrauben der Pfanne zu erleichtern.
Die Mobile1 Schraubpfanne bietet ein breites Spektrum an Größen von 42 mm bis 72 mm. Die hemisphärische Form der Pfanne ist so konzipiert, dass der Knochenerhalt erhöht wird. Die Gewindesteigung sorgt für eine rasche und effektive Verankerung und Primärstabilität der Pfanne im Acetabulum. Das polare Loch an der Basis der Pfanne kann zur einfachen Überprüfung der Position der implantierten Pfanne genutzt werden. Die polierte Pfannenkante reduziert Verschleiß im Falles eines Impingements mit dem Femurschaft.
Merkmale und Vorteile
Große Auswahl an Größen
⌀ 42 mm - 72 mm
Polierte Kante
Reduzierter Verschleiß bei Impingement
3-Punkt-Fixierung
Schnapplippe, Konus und Rotationssicherungslaschen
Ti6AI4V
Hemisphärische Form
Für Knochenerhalt
Diskretes Gewinde (sechsgängige Gewinde)
Rasche und effektive Verankerung
Unbeschichtete Gewindeoberfläche
Für leichtere Implantation
Beschichtung aus TPS + CaP
Farbcodierung
Für optimierten Arbeitsablauf

Zementiertes Hüftpfannensystem

Zementiertes Implantat für schnelle postoperative Mobilisierung1
Gleichmäßige Zementbeschichtung durch integrierte Spacer
Hohe UHMWPE-Qualität bedeutet geringen Abrieb2, 3, 7, 8
Röntgendraht als Marker um die Pfanne herum
Pfannendesign verhindert Lockerung
Das zementierte Hüftpfannensystem wurde speziell für Patienten entwickelt, bei denen entweder eine sofortige Mobilisierung nach der Operation erforderlich ist oder die für unzementierte Hüftpfannenoptionen nicht in Frage kommen. Dank der sofortigen Stabilität der Pfanne im Zementmantel ist eine schnelle postoperative Mobilisierung der Patienten möglich. Dies verkürzt den Krankenhausaufenthalt und die Genesungszeit der Patienten1.
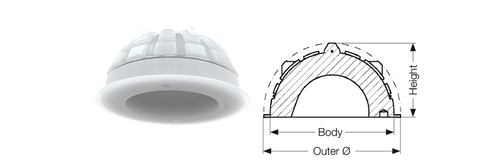
Das zementierte Hüftpfannensystem umfasst fünf verschiedene Modelle: Lubinus-Pfanne, IP-Pfanne, FAL-Pfanne, FC-Pfanne und die Pfanne des Endo-Modells. Alle zementierten Hüftpfannen sind aus Standard-Polyethylen (UHMWPE) gefertigt. Neben der Version aus Standard-UHMWPE sind IP-Pfanne, Lubinus-Pfanne und FAL-Pfanne auch in einer Version aus vernetztem UHMWPE (X-Linked) erhältlich. Die zementierten Hüftpfannen sind je nach Modell in Größen von 38 mm bis 71 mm erhältlich und eignen sich sowohl für die Verwendung mit Keramik- als auch mit CoCrMo-Köpfen. Das äußere Design wird durch vertikale und horizontale Rillen für die Zementfixierung bestimmt. Diese Oberflächenrillen sorgen für einen hohen Grad an Zementkontakt und ermöglichen das Entweichen von Luft, wenn das Implantat in das Zementbett gedrückt wird4. Darüber hinaus ermöglichen Spacer auf der Rückseite der Hüftpfanne eine gleichmäßige Zementbeschichtung. Das Oberflächendesign erhöht die Stabilität der Pfanne im Acetabulum, was die Gefahr einer Lockerung weitgehend ausschließt. Das Pfannendesign wird erfolgreich bei den FAL- und IP-Pfannen sowie der Lubinus-Pfanne eingesetzt.
Lubinus Cup
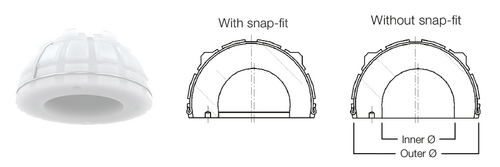
Das besondere Merkmal der Lubinus-Pfanne ist deren hoher Rand, der über die Kugelform hinausragt. Dieses Pfannengeometrie reduziert das Luxationsrisiko, das sich durch eine zusätzliche Snap-Fit-Version noch weiter verringert. Ein weiteres Merkmal der Hüftpfanne ist ihre exzentrische Form. Sie ermöglicht eine maximale Materialdicke in den Hauptbelastungszonen (kranial)4.
In Kombination mit dem SPII Modell Lubinus Hüftschaft bietet die Lubinus-Pfanne ein hervorragendes, anatomisch angepasstes zementiertes Hüftimplantat. Die Lubinus-Pfanne ist sowohl aus Standard-UHMWPE als auch aus dem hochvernetzten Polyethylen X-Linked erhältlich.
IP Cup
Sowohl die IP- als auch die Lubinus-Pfanne sind mit einem hohen Pfannenrand ausgestattet, der über die Kugelform hinausragt. Die IP-Pfanne unterscheidet sich von der Lubinus-Pfanne durch eine integrierte Abschrägung am Pfanneneingang. Dieses Design ermöglicht den Patienten einen größeren Bewegungsumfang, da der Prothesenhals später auf den Pfannenrand trifft.
Die IP-Pfanne ist eine zementierte Hüftpfanne aus UHMWPE: beide Versionen der IP-Pfanne aus Standard-UHMWPE und X-Linked UHMWPE sind erhältlich.

FAL Cup
Wie bei anderen zementierten Hüftpfannen sorgt das Design der FAL-Pfanne mit vertikalen und horizontalen Rillen in der Oberfläche für einen hohen Grad an Zementkontakt und ermöglicht das Entweichen von Luft, wenn das Implantat in das Zementbett gedrückt wird4, sowie einen gleichmäßigen Zementmantel. Darüber hinaus hat die FAL-Pfanne im Gegensatz zur IP- oder Lubinus-Pfanne einen peripheren Rand. Dieser Rand erhöht die Zementkompression – und damit die Stabilität der Pfanne im Zementmantel7.
FC Cup
Die FC-Pfanne hat einen integrierten hohen Pfannenrand, der über die Kugelform hinausragt. Die FC-Pfanne unterscheidet sich von der FAL-Pfanne durch eine integrierte Abschrägung am Pfanneneingang. Dieses Design ermöglicht den Patienten einen größeren Bewegungsumfang, da der Abstand zum Berührungspunkt zwischen Pfannenrand und Implantathals größer ist. Darüber hinaus besitzt die FC-Pfanne im Gegensatz zur IP- und Lubinus-Pfanne einen peripheren Rand.
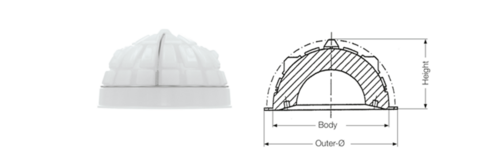
Endo-Model Cup
Die Pfanne des Endo-Modells verfügt über eine integrierte medioventrale Aussparung, die für einen großen Bewegungsumfang sorgt und den Nervus femoralis zusammen mit der Psoassehne schützt. Bei größeren Pfannendurchmessern kann die Psoassehne oder der Nervus femoralis durch den Pfannenrand gereizt werden.4 Darüber hinaus hat die Pfanne des Endo-Modells im Gegensatz zur IP- und Lubinus-Pfanne einen partiellen peripheren Rand. Dieser Rand erhöht die Zementkompression, was zu einer besseren Stabilisierung der Pfanne im Zementmantel führt.7
Aufgrund der anatomisch angepassten medioventralen Aussparung ist die Pfanne des Endo-Modells in zwei Versionen erhältlich: rechts und links. Beide Versionen haben einen umlaufenden Flansch um die Pfanne, mit Ausnahme der Aussparung.
UHMWPE and X-Linked polyethylene
LINK verfügt über jahrzehntelange Erfahrung im Einsatz von UHMWPE, die bei der Entwicklung der zementierten Hüftpfannen besonders wertvoll war. Die hohe Qualität des Polyethylens minimiert nachweislich den Abrieb, den die Komponenten erleiden, und verringert damit das Osteolyserisiko. Infolgedessen ist die Inzidenz von Komponentenlockerung sehr niedrig. Neben dem Standard-UHMWPE liefern wir für das System auch Hüftpfannen aus X-Linked UHMWPE. Mit diesem hochvernetzten Polyethylen werden noch geringere Abriebraten erzielt.2, 3
Neben den Materialeigenschaften trägt auch die äußere Form der Hüftpfannen dazu bei, Lockerung zu verhindern. Vertikale und horizontale Rillen in der Oberfläche schaffen einen hohen Grad an Zementkontakt und ermöglichen das Entweichen von Luft, wenn das Implantat in das Zementbett gedrückt wird.4 Ein Spiel von etwa 0,5 mm zwischen Prothesenkopf und Hüftpfanne ermöglicht eine „Schmierung“ durch Körperflüssigkeiten6. Darüber hinaus ermöglichen Spacer auf der Rückseite der Hüftpfanne eine gleichmäßige Zementbeschichtung. Dieses Oberflächendesign erhöht die Stabilität der Pfanne im Acetabulum, was die Gefahr von Lockerung weitgehend eliminiert.5 Dieses Design wird erfolgreich bei der FC-, FAL- und IP-Pfanne sowie der Lubinus-Pfanne eingesetzt.
- L. Claes, P. Kirschner, C. Perka und M. Rudert, AE-Manual der Endoprothetik - Hüfte und Hüftrevision, Heidelberg Dordrecht London New York: Springer, 2012.
- S. M. Kurtz, „Advances in the processing, sterilization, and crosslinking of ultra-high molecular weight polyethylene for total joint arthroplasty“, Biomaterials 1999; 20:1659-1687.
- E. M. Brach del Prever, „UHMWPE for arthroplasty: past or future?“, J Orthopaed Traumatol 2009;10:1-8.
- H. W. Buchholz (1969), “Das künstliche Hüftgelenk”, Sonderdruck aus Materia Medica Nordmark, Nov. 1969, 21/11: 613-622
- Garellick, Kärrholm, Rogmark, Rolfson, Herberts, ANNUAL REPORT 2014; The Swedish National Hip Arthroplasty Register.; p. 75
- H.W. Buchholz und E. Strichte (engineering BASF), 1972
- W. Buchholz, Das künstliche Hüftgelenk, Modell St. Georg, in Der totale Hüftgelenkersatz, Georg Thieme Verlag Stuttgart, 1985